専門医になるには、医療現場で特定の領域に関する深い知識と経験を積みながら資格取得を目指す必要があります。専門医の役割や魅力を理解し、その道を選ぶかどうかを検討することは、医師としてのキャリア形成を考える上でも極めて重要なポイントとなるでしょう。
専門医の資格を取得すると、医師としてのスキルアップやキャリアアップ、患者からの信頼向上にもつながります。
ただ、資格取得費用や定期的な更新活動の必要性、専門分野以外の最新知識習得の難しさなど、デメリットがあるのも事実です。
そこでこの記事では、専門医とは何か、医療現場でどのような役割を果たしているのか、そして一般の医師とどのように異なるのかについて詳しく解説します。医師としてキャリアプランに専門医を含めるかどうか、専門医を目指す医師自身が具体的なキャリアプランを策定し、適切なタイミングでチャレンジするための具体的な情報をまとめていますので、ぜひ最後までご一読ください。
目次
1. 専門医の魅力と医療現場での役割
まず、専門医の特徴や役割、一般医との違いを押さえておきましょう。
1.1 専門医とは何か
専門医とは、特定の診療科を専門として、ある分野の医学の領域に精通した医師のことを指します。専門医に認定された分野に特化した知識と技術を有しており、一般医に比べより高度な診療と治療を担当します。
また、一度取得すると更新不要な医師免許と違って、専門医は取得するために一定の要件をクリアしなければなりません。専門医になった後も継続して医師としての日常業務や後進への教育を行いながら、定期的に更新手続きをする必要もあります。
専門医の役割は非常に大きく、医療現場で提供する医療の質を高めるとともに、資格の信頼性により患者に安心をもたらす上でも大きな効果をもたらします。
1.2 専門医と一般医はどこが違うのか
専門医と一般医は、医学的な専門性に大きな違いがあります。
一般医は医師免許を取得後、研修医からスタートし、幅広い範囲の医学知識を身につけます。専門とする診療科での初診や一般的治療、診療所やクリニックでかかりつけ医やファミリードクター(家庭医)としての役割を果たします。また、一般医は、さまざまな患者を診療し、症状や疾患の初期診断に重要な役割を担い、必要に応じてより高度な治療が受けられる医療機関や専門の医師への紹介も行います。そのため、一般医は病院や地域医療において欠かせない存在となっています。
それに対し、専門医は特定の医学分野において深い知識と豊富な臨床経験を持つ医師であり、その分野特有の難病や複雑な症例を診断し、治療を行う重要な役割を期待されています。一般医と同様、一般の診療も行いますが、一般医では対応しきれないより専門性の高い疾患を積極的に扱い、先進的な診療や手術を提供します。
具体的には、循環器内科における心臓病専門の心臓内科医がその代表例です。心臓内科医は、高血圧や不整脈など薬物による内科的治療が主流の一般的な循環器疾患だけでなく、心機能に直接影響するような特定の治療や複雑な手術を必要とする難治性の心臓病も診療します。例えば、高度な知識と技術を要するステントを使用するような心臓カテーテル手術や、ペースメーカー植え込み手術など、専門医として特定の疾患の治療に長けている医学分野でスキルを発揮しています。
このように、専門医と一般医とは、医療知識とスキルの専門性だけでなく、経験や技術に裏打ちされた診療範囲の広さと医療技術の深度に大きな違いが見られます。こうした専門医の特徴と一般の医師との違いを理解することで、専門医に求められる役割と重要性を客観的に把握し、自身のキャリアパスを選ぶ際の参考にすることができます。
1.3 専門医が果たす医療の質向上への責任
日本の医療の将来を考えるとき、専門医の役割はますます重要になります。高齢化社会が加速し、生活習慣病が増えると予測される日本において、専門医の役割はまた一段と重要性を増しているからです。
また、今後新型コロナウイルスのような未知の感染症が再流行したケースでは、患者の生命と健康を守るため、深い専門知識と高度な技術を有し、より高度で専門的な医療ニーズへの対応が可能な専門医の活躍が期待されています。
日本では専門医制度の導入と発展を通して、医師の自己研鑽を促し、医療の質を高める一定の効果をもたらしてきました。専門医は、自身の専門領域に関する最新の医学知識と技術を臨床に活かし、患者に対してより精確で高度な医療を提供する責任を負っているためです。
さらに、今後、専門医制度が発展していくと、医師の卒後医学教育(PGME)の質向上にも貢献するでしょう。専門医制度は医師たちの継続的な学習と成長に対するモチベーションを高め、専門医としてのキャリアを積むことで専門性を深めるとともに、より高度な医療を提供し続ける医師の養成をリードします。
このように、専門医の存在と役割は、日本の医療の質の向上と国民の健康に大いに役立つ資格と言えるでしょう。
2. 専門医になるには?流れと費用について
医学部卒業と医師免許取得から研修医を経て、専門医になるまでの道のりは長く、多くの時間と費用が必要です。
以下で、専門医になるまでのプロセスと費用の詳細を見ていきましょう。
2.1 医師免許取得から専門医資格取得までのステップと時間
専門医になるための一般的な道のりは以下の通りです。
◆医師が専門医を取得するまでのモデルケース◆
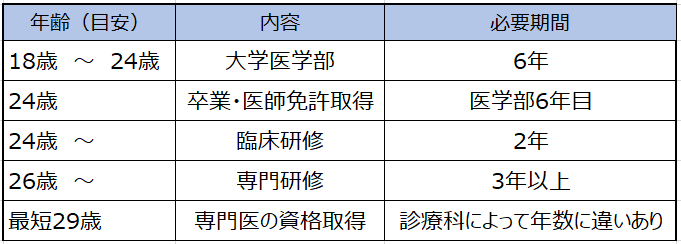
まず、医学部で6年間の基礎教育を受け、医師国家試験に合格して医師免許を取得します。その後、2年間の臨床研修を受け、医師として最低限持つべき基礎的な医学知識と臨床スキルを身につけます。
その後、専門研修に進みます。専門研修の段階に入ると、各診療科のチーム医療の中で、医師としての診療に対する責任と役割が飛躍的にアップします。
この専門研修は志望する診療科によって若干必要年数に違いはあるものの、一般的に3年以上続きます。その間に自分が選んだ専門分野の知識と技術を深め、専門医としての臨床能力を磨きます。専門研修の修了後、専門医試験に合格すると、ようやく専門医の資格を取得することができます。
参考:専門医の方 _ 一般社団法人 日本専門医機構一般社団法人 日本専門医機構
2.2 専門医認定に必要な研修
専門医資格取得のための専門研修プログラムは、各学会が独自に設定しています。そのため、資格取得の要件も認定手続きなども学会によってさまざまです。
2014年5月、従来の学会独自の専門医認定制度から変更し、日本専門医機構が設立され、各専門分野に一貫した専門医研修プログラムが作られました。このプログラムは、医師が専門医としての能力を確実に身につけられるよう、診療実績や研修内容が詳細に設定されています。
2.3 専門医資格の費用
専門医資格の取得と維持には費用が必要です。日本専門医機構が認定する専門医の資格は5年間有効で、資格を維持するには更新費用が発生します。
その他、専門医資格試験の受験料・認定料の費用も必要です。希望する学会ごとに違いがありますので、事前に費用についても確認しておくことをおすすめします。
日本外科学会のサイトによると
外科専門医の場合、受験料22,000円、認定料は44,000円、更新料は11,000円
日本内科学会のサイトによると
内科専門医の場合、受験料30,000円、認定料は1,1000円(日本専門医機構認定料)、更新料は学会更新料5,000円・日本専門医機構認定料11,000円
※上記は2023年7月時点のサイト情報、すべて税込みとなります
参照:日本専門医機構「整備指針(第三版 2020 年 2 月版)における専門医の認定・更新」に関する補足説明」
日本外科学会「外科専門医制度の申請手数料等」
日本内科学会「内科専門医の認定と更新」
3. 専門医を資格取得する3つのメリット
専門医の資格を医師が取得すると、次の3つのメリットがあります。
- 【メリット1】スキルアップと知識の習得
- 【メリット2】キャリアアップ
- 【メリット3】患者からの信頼強化
特に、「【メリット2】キャリアアップ」という点は、給料アップや昇進などの可能性が高くなるためぜひチェックしておきたいところです。
では、ひとつずつ見ていきましょう。
3.1 【メリット1】スキルアップと知識の習得
専門医としての資格を取得する最大のメリットは、該当する医療分野に関する深い知識を習得し、診断および治療のスキルを飛躍的に向上させることができる点です。
専門医になるための自己学習や研修・試験を通じて、対象領域の最新の医学知識や技術を幅広くかつ深く学びます。
資格取得のプロセスをベースに、患者に対してより高度で専門的な診療を提供することが可能となります。
3.2 【メリット2】キャリアアップ
医師のキャリア面、特に昇給・昇進など待遇改善につながることは専門医になる大きなメリットです。
専門医の資格を取得することで、医師としての専門性と信頼性を証明できるため、職場における昇進や給与アップのチャンスにつながります。
また、専門医を取得した医師の中には、専門性が客観的に認められるようになり、病院内で重要な役職に就いたり、医療現場でリーダーシップを担う役割を任せられる機会が増えたりする可能性も高まるでしょう。
3.3【メリット3】患者からの信頼強化
専門医になるメリットの3つ目は、患者からの信頼が増すことです。
患者は自身の健康を専門医に任せることで、一般医よりも一層自分の病気やケガに対するベストな治療が受けられると信じるからです。
そのため、専門医として認定されると、患者からの信頼をより多く獲得でき、医師と患者の間のコミュニケーションをスムーズにできるきっかけになります。
以上のように、専門医となることで得られるメリットは多く、医師のキャリア形成の上でぜひ資格取得を目指したいところです。
4. 専門医を資格取得する3つのデメリット
専門医の資格を医師が取得する場合、次のようなデメリットが3つ挙げられます。
- 【デメリット1】費用がかかる
- 【デメリット2】更新を意識した活動が必要
- 【デメリット3】専門分野以外の最新知識が身につきづらくなる
このうち、「【デメリット2】更新を意識した活動が必要」というポイントは、専門医資格を維持するためには、継続してまとまったコストが必要となるため、コストパフォーマンスを考える上で意識しておきたいところです。
以下、ひとつずつ確認していきましょう。
4.1 【デメリット1】費用がかかる
専門医になるには、資格取得のための学習や研修、認定に関する費用がかかります。
専門医の資格取得や維持には、年間数万円の経済的な負担が伴うケースが一般的です。資格取得のための受験料や研修費用をはじめ、資格取得後は専門医資格の更新に必要な費用などが含まれます。
4.2 【デメリット2】更新を意識した活動が必要
専門医として認定された後も、その資格を維持するためには、一定の更新基準をクリアする必要があります。時間面はもちろん労力面において、日常業務と別個のコストが発生します。
更新要件に必要な活動には、勤怠実態の自己申告や診療実績の証明、更新単位の取得などがあります。日常業務を続けながら専門医の資格更新を意識した活動が必要となります。
4.3 【デメリット3】専門分野以外の最新知識が身につきづらくなる
自分の専門分野の継続学習や活動条件のクリアが忙しくなり、他の分野の新しい治療法や技術の進歩についていくのが難しくなる可能性があります。その結果、該当する診療科以外は診療の質が維持できなくなったり、セカンドキャリアで他の診療科に転向するチャンスを失ったりするリスクもあるため、注意が必要です。
このように、専門医の資格取得には多くのメリットがありますが、一方でここで挙げたデメリットも理解しておくことが重要です。自身のキャリアパスを決定する際には、上記で紹介したメリット・デメリットを踏まえた上で、実際に専門医を目指すのか慎重に検討することをおすすめします。
5. 専門医を目指すためのキャリア戦略
専門医になるには、将来の職業イメージを明確にしながら、医師としてのキャリア戦略を策定することが重要です。専門医を目指す上でのタイミングや注意点、将来のキャリアアップやコストパフォーマンスを見極めるには、以下のポイントのチェックをおすすめします。
5.1 専門医になる適切なタイミングと注意点
新規に運用される専門医制度の研修は二段階制です。
新専門医研修制度(計6年) | |
○基本領域の研修 →基本領域の専門医認定取得 | ○サブスペシャルティ領域の研修 →サブスペシャルティ領域の専門医資格取得 |
3年以上 | 3年以上 |
まず基本領域の研修(3年以上)を受け、次にサブスペシャリティ領域の研修(3年)を行います。基本領域の研修の目安は3年から5年です。したがって、スペシャルティ領域の専門医になるまでに、原則として最低計6年の研修が必要となります。ただ、双方の研修において経験症例の重複カウントが認められる場合は、年数を短縮することが可能です。この特例を「連動研修」と呼びます。
専門医を目指すタイミングは、医師としてのキャリア戦略に大きく左右されます。研修医の頃から将来のキャリア戦略をイメージし、具体的な行動へつなげるように逆算しながらキャリアプランを考えることが重要です。特に30歳前後で専門医を目指し、有利な転職をしたいと考えているなら、早い段階から専門医への道を進むことがポイントと言えます。
また、新しくスタートした研修医制度については、下記「日本専門医機構」公式ホームページで案内しています。
[公式サイト]一般社団法人 日本専門医機構
5.2 専門医を目指す医師のためのキャリアプラン
大規模な病院や急性期病院では、専門医のニーズが高く、専門医資格を持つことは医師の活躍の場を広げるチャンスとなります。
また、採用側も専門医資格を持つ医師を広告に活用できるため、専門医資格取得は双方にとってメリットがあります。
勤務医としての転職を考えているなら、専門医資格を取得することも選択肢に入れることをおすすめします。
参考:医療に関する広告が可能となった医師等の専門性に関する資格名等について|厚生労働省
また、医師の転職を考える場合、以下のページが役立ちますのでご覧ください。
医師の就労環境の実態は?働きやすさとキャリアのための転職ポイント
5.3 専門医で実現するキャリアアップと費用対効果
専門医を医師のキャリアアップに組み込むことは、医師に必要な知識やスキルのブラッシュアップにつながります。また、採用側や患者に対して自身の医療技術を客観的に証明できるツールになるため、一定の評価を受けやすくなります。また、処方薬の範囲が広がるという利点もあります。
ただ、専門医になっても、更新費用や学会費用などのコストが発生するのをはじめ、保険点数は変わらず、給与面で優遇されるケースはあまりありません。また、患者が受診時に医師が専門医であるかを重視する点も不透明な部分が残ります。
いずれにせよ、専門医になるには、ここで紹介したさまざまなメリットとデメリットを踏まえた上で、自身の意思としてのキャリアアップにつながるか、そして資格取得や更新にかかるコストパフォーマンスを許容できるか、といった点を総合的に検討することが重要です。自分のキャリア戦略と照らし合わせて、専門医の道を客観的に見つめながら最適な選択を行うことがポイントと言えます。
なお、医師のキャリア戦略を考える際、診療科による転職動向を把握しておくことが大切です。次のページで詳しくまとめていますので併せてご確認ください。
6. まとめ
専門医の資格取得は、医師としてのスキルアップ、キャリアアップ、そして患者からの信頼強化に役立つキャリア戦略です。特に、自身の将来のキャリア形成やセカンドキャリアを考慮する場合、専門医としての知識や技術は有利な転職に大きな効果をもたらします。
しかしながら、専門医認定や更新にはまとまった費用が発生します。そのため、資格取得のメリットを明確にしておく一方で、資格取得や維持に必要な費用面も念頭に置くことが重要です。
専門医資格は転職を考えている医師にとって、有利なアピール材料となります。将来転職を考える場合、希望条件に合った病院とマッチングするためには、専門医を目指すことを検討してみてはいかがでしょうか。