長年望んでいた「医師」という職業に就くことができて、やりがいを感じられるけれども、毎日のように激務な仕事に追われて、心身ともに疲れがピークに…とお悩みではありませんか?
日本は全国的に医療従事者の慢性的な人手不足が続いており、多くの職場では「激務が当たり前」の状況にありますので、ストレスを抱えている医師は少なくないでしょう。
近年、医師のキャリアは「病院の常勤医」という働き方だけでなく、時短勤務や他業種への転職、フリーランス医など、医師一人ひとりに合わせて、実に多様化しています。
そこで今回は、「激務に直面して、そろそろ自分らしい働き方をしたい!」と考える医師の方に向けて、働きやすさを重視した5つのキャリアステップをご提案します。
激務である医師の現状、忙しくなってしまう理由、そして2024年4月から開始された「医師の働き方改革」は期待できるのか、医師の働きやすさに焦点を当てて見ていきましょう。
目次
1.実態調査!病院・常勤勤務医は本当に激務だった
ネットやSNS上では「医師は激務だ」「医師は超多忙」という情報を多く見かけますが、本当に医師はそんなに忙しいのか確かめるために、当サイトのスタッフが実態を調査を開始。
結論から申し上げますと、「医師は常勤・非常勤に関わらず、どんな地域・エリアであっても、非常に激務な仕事である」ということが分かりました。
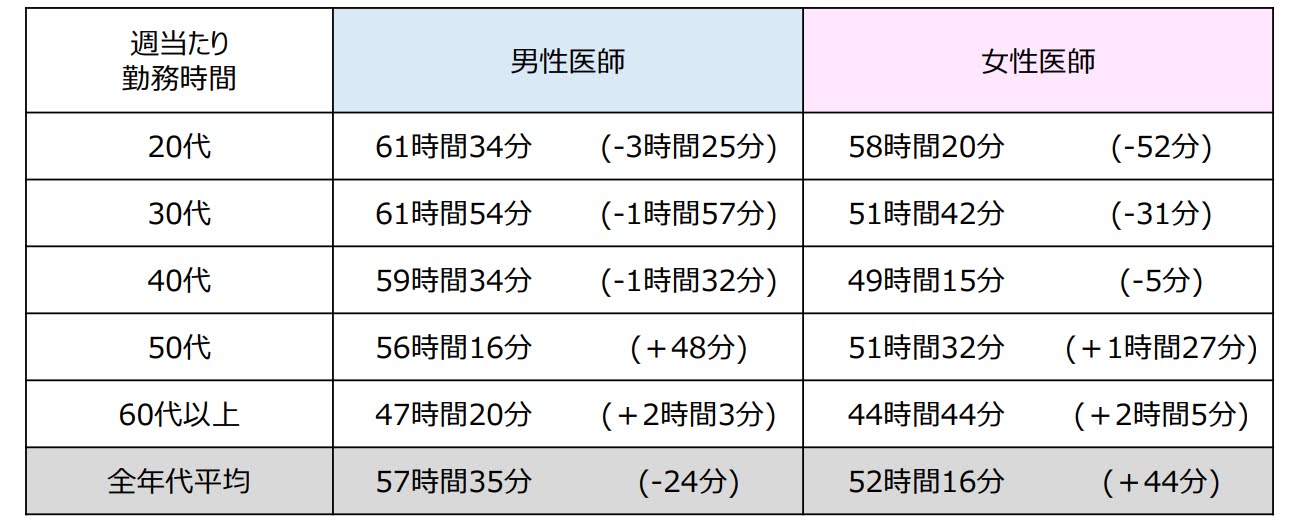
厚生労働省「医師の勤務実態について」(令和2年9月)のデータによれば、「病院・常勤勤務医(全診療科)」の週当たり勤務時間の平均は男女ともに55時間を超えています。
年代別に見てみると、20代〜30代の若い医師においては平均の勤務時間が60時間以上と長くなっており、診療科目別では、外科、脳神経外科、救急科が著しく忙しい科目と分かります。
これらの診療科目は、ベッドを備えた有床診療所になり、当直や勤務時間外の急なオンコールが多くなるため、週平均70時間超えるほど非常に激務な状態にあると考えられます。
労働基準法による基本的な法定労働時間は1日8時間、週40時間ですが、ほとんどの勤務医・研修医は休日や深夜労働をするため、法定労働時間を大幅に超えた時間外労働になるのです。
一般的に医師は「高収入でエリートな職業」というイメージがあり、特に脳神経外科や心臓外科などは「花形の診療科」として一目置かれていますが、実態は非常に過酷です。
実際の医師の労働時間の調査結果を見ると、緊急を要する診療科ほど非常に激務であることがわかり、決して時間的に余裕のある働き方とは言い難い状況といえます。
ちなみに、アメリカの法定労働時間は日本と同じく週40時間までとなっており、実際のアメリカの医師の勤務時間は外科医であっても週5日勤務・1日8時間としっかり守られています。
日本の医師が激務な状況に置かれている事実は、今後、超高齢化社会が進むにつれて、さらに深刻化するでしょう。
参照:厚生労働省「医師の勤務実態及び働き方の意向等に関する調査」
参照:米国労働統計局 Physicians and Surgeons : Occupational Outlook Handbook
2.なぜ医師は激務なのか?5つの理由を解説
医師の職場は確かにハードであること、激務な状況に置かれていることは事実であると分かりました。
医師の勤務実態を調査をしたところ、医師がこれほどまでに忙しくなってしまう5つの理由について見えてきましたので、ここから詳しくみていきましょう。
1-1. 医療従事者の慢性的な人手不足
医師が激務になる最も大きな理由は、医療業界全体における医療従事者の慢性的な人手不足が挙げられます。
日本では、全国的に医療現場の医師、看護師、介護職、薬剤師、助産師、救急救命士など、すべての職種において人材不足の厳しい状況が続いています。
日頃、ニュースやメディアでも報道されているように、高齢化社会による医療従事者の需要が急速に高まっていますが、人材の供給が追いついていない状況にあるのです。
特に地方や過疎地域における医師の人手不足は深刻化しており、医師一人に任される仕事量が増えすぎて超過勤務となり、対応しきれずに退職するという悪循環が起きています。
世の中は高齢者が増えて多くの医療従事者を求めているのに、医療現場の職場環境があまりに過酷であるために離職率が上がってしまう…という何ともやるせない状況にあるのです。
今後は、医療従事者が働きやすい職場環境を整えるために、賃金の引き上げ、福利厚生支援、デジタル化を取り入れた業務の効率化など、好待遇で受け入れる人手不足対策が求められます。
1-2. 新型コロナ対応でさらに激務に
医師の人手不足にさらに拍車をかけたのが、2020年1月頃から世界的に流行しているコロナウイルス感染症の患者数が急増したことです。
多くの医療機関、介護施設、福祉施設では、院内クラスターの発生リスクを避けるため、医療従事者は通常の業務以外の負担が増えてしまい、さらに勤務環境が過酷な状況となりました。
コロナ感染拡大の予防策として、緊急事態宣言中に療養期間中の外出自粛が行われましたが、救命救急や定期的に通院が必要になる腎臓内科においては、業務負担が急増したのです。
医師の業務が以前よりも激務になる中で、患者さんの待ち時間が5時間以上になり、院内感染を訴えられてスタッフがメンタル不全やうつ病になるケースも珍しくありません。
このように、医師や看護師などの医療従事者の人手不足が問題になっている医療機関は新型コロナ感染拡大によってさらに激務で深刻な勤務環境を作り、厳しい状況におかれています。
1-3. 時間外・急なオンコールがある
医師の仕事が激務になる理由の一つに、勤務時間外の緊急なオンコールがあることが挙げられます。
急性期病院では、重い病気や大けがにあった患者さんが集中的な治療やケアを受けるために救急車に運ばれて、緊急手術や高度な医療を行っています。
通常の診療時間外に勤務する医師を「当直医」と呼びますが、急性期病院の医師は勤務時間外や休日であっても、病棟や急患の頻繁な呼び出しに対応しなければなりません。
医師は徹夜が続くことも珍しくなく、休みの日でもぐっすり眠れる日がないほど激務に追われているため、時間的に余裕のあるライフスタイルを実現することは難しいと考えられます。
1-4. 頻繁に勤務時間が変更される
医師の仕事はスケジュール通りに進むことはほとんどなく、常に勤務時間が変動するため、非常に激務になりやすい環境にあります。
例えば、急患が運ばれたら、勤務時間外であってもすぐに急患対応が求められ、入院患者さんの容体が急変した時には、適切な処置や緊急手術を行ったり、勤務時間は変動しがちです。
医師の勤務時間は決められていますが、緊急事態が起これば即座に対応しなければならないため、当直で徹夜続きになったり、長時間勤務になりやすく、多忙が当たり前になっています。
特に人口が少ない地方や過疎地域では医師の人手不足が深刻化しているので、24時間365日急患対応しなければならず、36時間連続勤務をする医師もいるほどです。
ここまで激務になると心身ともに疲れ切ってしまい、どんなに医師として責任感ややりがいを感じていても、働き方を見直したいと考えるようになるのも頷けるのではないでしょうか。
1-5. 事務的作業が多い
医師が激務になるのは、患者対応の他にも、多くの事務的作業があることも理由の一つです。
例えば、研修医の指導医の場合、外来で患者対応が終わった後、夜中に研修医へ指導して、その後、深夜に書類作成の業務などをすることになり、一日中多忙を極めています。
近年、医師の事務的作業の負担を軽減するために、事務作業をサポートする「医師事務作業補助者」という仕事が注目されているのをご存知ですか?
通常、医師は患者さんを診療した後に診断書やカルテを制作しますが、医師事務作業補助者がいる医療機関では、診断書の文書作成や電子カルテへの入力を行います。
医師事務作業補助者を常駐している医療機関は総合病院や大学病院といった比較的大きな医療機関がほとんどですが、さらに幅広い職場で浸透すると医師の負担が軽減されるでしょう。
▼「医師事務作業補助者」についての記事はこちら
タスク・シフト/シェアで今後こそ業務改善!対象業務・課題・導入事例
3.医師は激務なのに辞められない3つの理由とは?
医師は多忙な仕事であるのに、簡単に辞める医師はそう多くはありません。
ここからは、医師がなかなか仕事を辞められない3つの理由について解説します。
3-1. プレッシャーと責任感が重いから
医療機関では、小さなミスが医療事故に繋がり、患者さんの命に関わることもあるため、医師は常に大きな責任感を感じて仕事に取り組んでいます。
特に20代〜30代の若い医師は仕事におけるプレッシャーを重く感じ、厳しい職場環境に慣れるために、切磋琢磨していることでしょう。
日々の仕事が激務で心身ともに疲れていても、患者さんの病状が回復してきたり、退院する日には、感謝の言葉やお礼を伝えられると、仕事に誇りを感じられます。
医師としてのキャリアを積むために日々のプレッシャーに打ち勝ち、やりがいを見出そうとするために、仕事を続けようとする気持ちになるのです。
3-2. 人脈が希薄になるリスク
一般的に医師がキャリアアップして高い技術や経験を積むためには、先輩上司から紹介によって他の医療機関や他の診療科目へ転科するケースがほとんどです。
しかし、自分の意思で転科または転職すると決めた場合、期待されていた仕事を途中で辞めてしまうことになり、人脈が希薄になってしまうリスク考えられます。
激務が辛いから辞めたいのは自分だけじゃないんだ…、先輩上司も他のスタッフもみんな同じなんだ…と考えると、なかなか辞めれなくなってしまうのです。
3-3. 安定した収入を失う
医師の仕事はどんなに激務であるとはいえ、一般的な会社員の生涯年収と比べると、その差は少なくとも2.5倍以上高く、かなり高収入であるのが大きなメリットです。
医師になるために、学生の頃から相当な努力をして国家資格を取得したのだから、そう簡単には医師という職業を辞める気にならないのは当然のことだといえるでしょう。
医師の仕事は激務で心身ともに疲れてしまうけれども、安定した高収入という魅力がなくなるのはもったいないことであり、頑張って続けようという気持ちになるのです。
4.勤務医の職場は将来どうなる?医師の働き方改革
さて、ここまで医師は「激務だ」、「多忙だ」と説明してきましたが、将来の医師の職場はどのように変わっていくでしょうか?
政府は少子高齢化問題を真剣に受け止めており、医療現場の働きやすさを実現するために、2024年4月から「医師の働き方改革」を実施すると発表しました。
「医師の働き方改革」の内容を分かりやすくいうと、常態化している長時間労働の現状を改善するために、時間外労働の上限規制が適用され、年間960時間に制限される制度です。
その他にも、年5日の年次有給休暇の取得義務化、働きやすくなる「フレックスタイム制」と「勤務間インターバル制度」の導入などが挙げられます。
専門的で高度な職業能力を持つ医師は成果型労働制で働くことができる「高度プロフェッショナル制度の新設」も注目のポイントです。
このように、今後の医療現場では医師の連続勤務や長時間勤務が制限されることになりますので、医療機関は労働時間管理に取り組む必要があります。
「医師の働き方改革」によって、医師の長時間労働や過酷な業務が少しでも改善されて、働きやすいと感じられる医師が増えることを望むばかりです。
参照:厚生労働省「医師の働き方改革について」
参照:厚生労働省「働き方改革関連法等について」
5.もう激務じゃない!働きやすさ重視の医師キャリアステップ5選
政府が医師の職場環境づくりに力を入れているほか、医師のキャリアステップは多様化しており、「激務じゃない働き方」も実現しやすい環境に変わってきています。
ここからは、当サイトのスタッフが「働きやすさ重視の医師キャリアステップ5選」をセレクトしましたので、医師キャリアにお悩みの方はぜひ参考にしてみてください。
5-1. 時短勤務を考えてみる
激務に追われる医師たちは「とにかく時間がない」「自由な時間がない」と時間のなさに悩まれているかと思います。
特に結婚して子育て中の方やこれから結婚をお考えの方は、家族と一緒に過ごす時間を大切にしたいけれど、今の職場では家でゆっくりする時間もない…とお困りかもしれません。
そこで、時短勤務という働き方を考えてみてはいかがでしょうか。
近年、時短勤務を選ぶ医師は結婚・出産をする女性の医師がほとんどでしたが、最近は短時間勤務の常勤医師として働く男性も増えてきています。
時短勤務はすべての医療機関で導入されている働き方ではありませんが、仕事の負担を抑えて時間に余裕を持ったライフスタイルを求める方には適しているでしょう。
5-2. 他の診療科目へ転科する
今の職場が非常に激務で辛いという場合は、他の診療科目へ転科する選択肢があります。
先程も述べたように医療現場は診療科目によって忙しさは異なり、特に緊急を要する脳神経外科や心臓外科は激務ですが、皮膚科や美容外科では比較的勤務時間は短くなります。
これまでの専門知識やスキルを生かすことができる診療科目へ転科することで、医師として新しいキャリアを構築することができるでしょう。
現在の職場(同じ病院内)で転科するか、または他の病院へ転科する方法がありますが、いずれにしても転科するならば30代までの若いうちに行動するとキャリアアップを構築できます。
5-3. 病院以外の職場へ転職する
国家資格の医師免許を活かす職場は決して医療機関だけではありません。
医療機関で働く臨床医師ではなく、医師免許を活かした職場を選び、新しいキャリアステップを図るのはいかがでしょうか。
例えば、医師免許を持った専門的な立場から、職場で労働者の健康管理と安全を守る「産業医」という働き方は、医療機関の激務な状況とは離れて、勤務時間が短くなります。
生命保険会社に勤める「保険社医」、製薬会社に勤める「メディカルドクター(MD)」、保健医療の制度づくりを担う「技術系行政官」など、病院以外の選択肢は色々あります。
5-4. 他業種へ転職する
医師が他業種へ転職するパターンもあります。
例えば、製薬会社や化粧品会社、保険会社の研究職・開発職として一般社員として働いたり、医療・製薬分野などで関心が高いヘルスケアのコンサルタント業務も需要が高いです。
激務な臨床医から離れて研究に打ち込みたいという方は、大学や各種研究機関で専門の研究職に進む選択肢もよいでしょう。
5-5. フリーランス医として働く
コロナパンデミック大流行をキッカケに、アメリカではフリーランス医(アルバイト医)が増えており、激務な職場から離れて、好きな時に働くスタイルが人気です。
フリーランス医は自分で働く時間を決めることができるので、激務で疲れ果てるリスクが少なく、自由な時間が増えて、家族と過ごしたり、好きな趣味に打ち込むこともできます。
ただし、フリーランス医は時給1万円くらいとなり、年収が大幅に下がってしまうのは避けられず、まだ日本では浸透していない働き方のため、前例が少ないというデメリットがあります。
5-6. 開業医になる
医師の仕事は好きだけれど勤務医の働き方に不満があるという方は、開業医になることで忙しさとストレスから離れて、自分のスタイルで、自由に働くことができるようになります。
勤務時間や裁量を自分で決めることができるのだけでなく、収入が上がり、地域貢献ができるため、やりがいも一層感じられることでしょう。
開業するには準備資金が必要となり、人材の確保や経営のリスクなども踏まえて計画しなければならず、ハードルは高いですが、医師としては魅力的なキャリアパスの一つです。
6.はじめての医師転職3つの注意点
医療業界は他の業界と比べるとまだまだ閉鎖的ですから、今後の医師キャリアに悪影響を及ばさないように、清々しい気持ちで退職したいものです。
ここからは、はじめて医師転職をする方が注意しておきたい3のポイントを解説します。
6-1. 上司へ早めに報告する
まずは、直属の先輩医師に退職することを報告します。退職したいと相談すると引き止められる可能性がありますので、転職先が決まってから報告するとスムーズにいくでしょう。
退職するタイミングは繁忙期は控えるようにして、退職届は退職希望日の1ヶ月前くらいに提出します。業務の引き継ぎを進めるためにも早めに伝えることが大切です。
6-2. 抜かりない準備と引き継ぎを行う
正式に退職することが決まったら、現在の業務を他の医師に引き継ぐための準備をします。
患者の引き継ぎに必要なカルテや報告事項をまとめたり、医療器具や備品の場所を伝えたり、やることが多いため、リストを作って抜かりのない引き継ぎ準備をしましょう。
6-3. お世話になった人に挨拶・お礼をする
退職日までにお世話になった先輩医師、院長、看護師、医療スタッフに挨拶とお礼の言葉を伝えます。患者さんとご家族への挨拶は余計な心配をかける場合は控えるようにしましょう。
7.まとめ
医師は激務といわれる理由や将来の予測、働きやすさ重視のキャリアステップ5選をご紹介しました。今後のキャリアプランの参考にしていただけたら幸いです。

-scaled.jpeg)