
医師の過重労働は日本の医療体制の大きな課題です。休息不足により医療の質低下や医師自身の健康も脅かす恐れがあります。
こうした状況に対処するため、国主導で行われているのが勤務間インターバルの導入です。本記事で、医師の働き方改革を推進する柱として期待される勤務間インターバルを詳しく紹介します。
1.医師の労働時間の実態
医師の過重労働は深刻な問題であり、厚生労働省の最新調査によれば、多くの医師が年間960時間を超える時間外労働をしているのが現状です。
1-1.医師の時間外労働の実態
厚生労働省のデータは衝撃的です。医師の平均的な時間外労働が月50時間を超え、年間では960時間を上回ると報告されています。
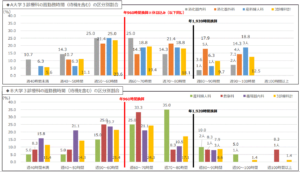
これは、医師の労働量がいかに過剰であるかを示すデータと言えるでしょう。医師の心身の健康と患者の安全に潜在的なリスクをもたらしていることを示唆しています。
また、複数の医療機関で働く医師も少なくありません。その場合、各医療機関での労働時間が重なり、総労働時間はさらに増加します。医師の兼務は地域医療にも悪影響を与え、人員配置や人員確保がより一層難しくなる原因のひとつです。
参照:厚生労働省「医師の働き方改革の地域医療への影響に関する調査」
1-2.宿日直・日直問題の深刻化
厚生労働省のデータによると、病院勤務医の週勤務時間の区分別割合等の1位は「週50ー60時間」(23.6%)、2位「「週40ー50時間」(20.7%)、3位「週60ー70時間」(18.4%)」となっています。
宿直や日直は、医師の過労の一因です。シフト中にも医師は待機していることが多く、待機時間が労働時間として正しくカウントされないことが一般的です。その結果、医師の疲労はさらに深刻な問題となり、過労死につながる危険を増大させています。
参照:厚生労働省「医師の勤務実態について(宿日直、自己研鑽を中心とした整理・分析)」
2.医師の働き方改革 追加的健康確保措置
日本の医療業界では医師の働き方改革に重点を置いて、より健康的で持続可能な勤務環境の実現を目指しています。追加的健康確保措置は、医師の心身の健康を保護し、彼らが効率的かつ効果的に働けるよう支援するための措置です。
下記で、具体的に追加的健康確保措置について紹介します。
2-1.努力義務または義務として課された措置
勤務間インターバル制度の中核となる具体的な措置は次の3つです。
・連続勤務時間制限
医師が一定期間内に連続して勤務できる時間に上限を設けることで、過度な疲労を防ぎます。医師の24時間以上の連続勤務を防ぐことが目的です。具体的には、医師の連続勤務は、宿日直許可を受けている場合を除き、前日の勤務開始から28時間が上限となります。
例えば、医療機関によって、医師が最大でも16時間連続勤務の後には8時間の休息取得をルール化するといった対策が考えられます。
・勤務間インターバル
勤務の間に必要最低限の休息時間を確保し、医師に休息を促す措置です。厚生労働省では、日勤の場合、最低9時間の休息を推奨しています。夜間の緊急手術後、医師は次のシフトまでに十分な休息が取れる効果があります。
当直明けで宿日直許可がない場合は、28時間の連続勤務制限の後に18時間以上のインターバルが必要です。一方で、宿日直許可がある場合は、通常の日勤に続き、次の勤務までに9時間のインターバルが必要です。
・代償休息
長時間の手術や急患対応などやむを得えず連続勤務時間制限や勤務間インターバルを確保できなかった場合に、後日補填する休息時間を設けます。
対象となる時間数を所定労働時間中の時間休や勤務間インターバルの延長により付与され、代償休息は勤務が発生した月の翌月末までに取得します。
上記の措置は、医師が直面している慢性的な長時間労働を改善するために重要です。
2-2.すべての施設で義務化された措置 面接指導と就業上措置
追加的健康確保措置のうち、下記2つはすべての施設を対象に義務化されます。
・面接指導
医師の健康を確認し、必要な措置を講じるための面接指導が義務付けられています。月100時間未満の時間外・休日労働が予想される医師に対して、定期的な面接が行われ、疲労の蓄積に基づいて適切な措置が取られます。
・就業上の措置
面接指導の結果に基づき、医師に対する具体的な就業上の措置を決定します。例として、勤務時間の調整や必要に応じて休業の指示が含まれます。
就業上の措置の目的は医師の健康を守り、効率的な勤務体系を確保することです。
・その他の重要な措置
医師の年間労働時間が1,860時間(月平均155時間)を超える場合、時間外労働の制限が強化されます。労働時間の短縮と医師の健康管理を図る目的です。医師の働き方改革には、自己診断や面接時のチェックリストが含まれ、全国の産業保険総合支援センターで相談を受け付けています。
参照:追加的健康確保措置とは _ 日本産婦人科医会|産婦人科医の働き方改革
参考:医師の働き方改革の推進に関する検討会「長時間労働の医師への健康確保措置に関するマニュアル」
3.勤務間インターバルとは
勤務間インターバルは、医師の働き方改革の中核として注目される新制度です。具体的に導入が進むと、医師のワーク・ライフ・バランスが向上すると期待されています。
3-1.勤務間インターバルが導入された背景
勤務間インターバルとは、勤務終了後から次回の勤務までの間に、一定時間以上の休息時間を設ける事を規定する制度のことです。睡眠時間や生活時間を確保することで、長時間労働を防ぐことが目的であり、欧州などでは法制化が進んでいます。
厚生労働省は、全産業を挙げて勤務間インターバルの導入を推進しています。特に、過重労働が社会問題となっている医療業界での動向が注目を集めています。
3-2.医師における勤務間インターバル
日本では、一般社団法人 全国医学部長病院長会議の調査によると、勤務間インターバルなど医師の勤務計画に関して実際に稼働している大学病院は6.2%のみである一方、検討中だが具体的に稼働はしていない大学病院は71.6%にも上ります。
勤務間インターバルが導入されることで、医師自身の健康が保たれるだけでなく、医療ミスの減少や患者へのサービスの質が向上するといった効果が期待できます。特に、長時間労働が続くと疲労からくるヒヤリハット等が増える可能性がありますが、適切な休憩を設けることでこれらを未然に防ぐことにつながります。
こうした制度が日本でも普及すれば、医師自身の健康が保たれるだけでなく地域医療全体の質も向上する可能性があります。
参照:一般社団法人 全国医学部長病院長会議「大学病院における医師の働き方に関する調査研究報告書」
4.勤務間インターバルのメリット・デメリット
勤務間インターバルのメリット・デメリットは以下の通りです。
【メリット】
勤務間インターバルの最大のメリットは、医師の健康と精神状態の向上です。一日当たりの労働時間や週間労働時間を規制することで、過労やストレスの蓄積を防ぎます。また、医師が適切な休憩を取れるようになれば、患者に対する診察や手術の質も向上します。
また、しっかりと休暇を取れば、仕事への集中力が高まり、医療過誤などを防ぐことも期待されます。
睡眠時間や生活時間を確保できれば、プライベートが充実することでワーク・ライフ・バランスが実現し、離職率の低下や仕事へのモチベーションのアップも考えられます。
【デメリット】
デメリットとして、一つ目は、人手不足の問題が解消されない限り、医療機関でのシフトを組むのが現状よりも一段と困難になる可能性があります。例えば、同じ数の医師で24時間体制を維持するためには、各医師がより多くのシフトを担当する必要が出てきます。こうした人員不足による弊害は、特に地方の小規模な医療機関で問題となり得ます。
二つ目は、制度の導入には一定のコストがかかることです。具体的には、新たなシフト管理システムの導入や、追加の人員を確保するための人件費が必要になるケースが考えられます。
以上のように、勤務間インターバルは医師の健康や医療の質の向上に寄与する一方で、実際の導入・維持には複数の課題が存在します。ただ、デメリットを克服し課題点を解決しながら勤務間インターバルを導入すれば、より高品質な医療サービスの提供につながるでしょう。
5.【Q&A】勤務間インターバルでよくある質問
勤務間インターバルでよくある質問をQ&A形式で紹介します。
5.1 Q&A1 なぜ医師は上限規制の時間が長いのか
A1.医師は他の職種と比較して特に長時間労働の実態があり、日本の医療体制は医師の自己犠牲的な長時間労働に大きく依存しています。このような状況は医師の健康を脅かし、仕事と生活のバランスを崩す可能性があります。
そこで、2024年4月1日から施行される法律により、医師の時間外・休日労働の上限規制と健康確保措置が導入されることになりました。この改革は医師の健康や柔軟な働き方を促進し医療の質と安全性を確保しながら、未来の医療人材の確保と地域医療提供体制の維持を目的としています。
5.2 Q&A2 医師の適用範囲は?
A2.雇用契約で医業に従事する医師が対象です。病院、診療所、介護老人保健施設、介護医療院の勤務医に適用されます。なお、開業医や歯科医は対象外です。
5.3 Q&A3 時間管理方法は?
A3.時間管理には自己申告が含まれますが、これだけでは不十分です。自己申告により把握した労働時間が実際の労働時間と合致しているか否かを確認し、補正できるようにする等の措置が必要となります。
具体的には、複数の医療機関に勤務する医師に対して、医師が副業・兼業しているかを確認した上で、医師本人の自己申告などによる副業・兼業先の労働時間の把握が求められます。その上で、副業・兼業先の労働時間と自院での労働時間を通算し、医師の労働時間が必要です。
5.4 Q&A4 複業・兼業医師の場合、責任を負う医療機関は?
A4.複数の医療機関で働く医師の場合、それぞれの医療機関の管理者は、医師の自己申告などを通じて労働時間を知り、健康を保つための措置を講じる責任があります。主な勤務先は、副業・兼業先の労働時間も考慮して、シフトを事前に組むことで勤務間の休憩時間を確保します。一方で、どの医療機関で代休を取るかは、全ての関係医療機関と協力して調整する必要があり、その際には医師の雇用形態(常勤や非常勤など)も考慮されます。
5.5 Q&A5 宿日直の取り扱いは?
A5.「宿日直許可を得た宿日直」の場合、その軽度または短時間の業務と十分な睡眠時間の確保をすれば、特定の場合において宿日直中の時間を「勤務間インターバル」とみなすことが認められます。
5.6 Q&A6 面接指導とは?
A6.面接指導は、時間外・休日労働時間が月100時間見込みの医師に対して実施される制度です。原則として月100時間に達するまでの間の実施が求められます。なお、具体的な時間数の目安としては、疲労の蓄積が想定される80時間前後が目安です。
ただし、特例水準が適用されていない医師(A水準が適用されている医師)で、疲労蓄積がないと認められる場合には、月100時間に達した後の面接指導が許されます。
参照:医師の働き方改革についてよくあるご質問(FAQ)|民間医局コネクト _ 民間医局コネクト
6. まとめ
勤務間インターバルは、医師の労働環境を大きく改善する可能性を持った新制度です。医療業界で導入が進むことで、医師の働き方は下記の影響を受けると予測されます
- 医師の過重労働の軽減
- 心身の健康維持とワーク・ライフ・バランスの改善
- 医療ミスの減少と患者ケアの質向上
- 勤務体系の効率化と医療サービスの向上
- 医療業界全体の持続可能な働き方へのシフト
勤務間インターバルが浸透していけば、医師個人の健康とキャリアの向上に役立つだけでなく、勤務環境やワーク・ライフ・バランスの改善を通して医療業界全体の発展にも貢献すると期待されます。
-scaled.jpeg)
-scaled.jpeg)




