2024年の診療報酬改定は6年に1度の「トリプル改定」の年として注目を集めています。報酬改定の影響により医療界に大きな変革が訪れました。
今回の改定は、医療従事者の賃上げを目的とした報酬引き上げが最大の柱となっています。同時に、医療DXの推進、働き方改革の推進、外来医療の機能強化など、日本の医療体制の根幹に関わる重要な改定が含まれています。さらに、2024年は診療報酬だけでなく、介護報酬、障害福祉サービス等報酬の3つが同時に改定される「トリプル改定」の年でもあり、そのため、注目する方も多いのではないでしょうか。
そこでこの記事では、これらの改定内容を6つの主要ポイントに整理し、紹介していますので、最後までご一読ください。
1.診療報酬改定とは?
診療報酬改定とは、各診療行為について厚生労働大臣が定めている点数(診療報酬)を見直す作業のことです。医療を取り巻く環境の変化に対応し、医療機関へ適切な報酬を維持するために、原則として2年に1回の間隔で改定が行われています。
診療報酬は、医療機関が患者に提供した医療サービスに対する対価であり、各医療行為に点数が設定されており、1点を10円として計算する点数制です。例えば、初診料が288点の場合、診療報酬は2,880円となります。
【診療報酬改定のプロセス】
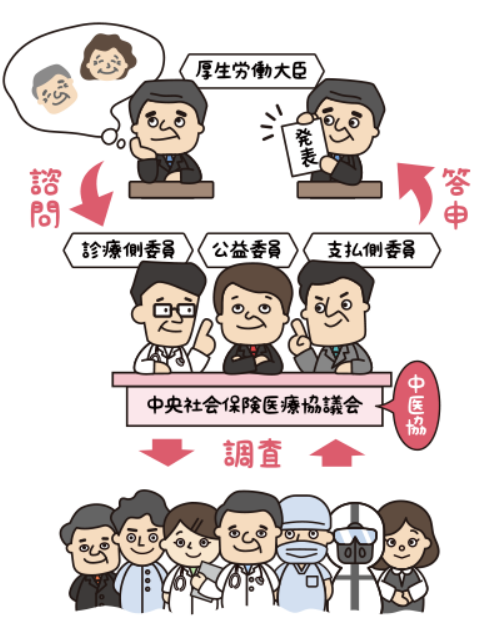
診療報酬の改定プロセスは、まず、内閣が予算編成過程を通じて改定率を決定し、社会保障審議会医療保険部会及び医療部会において「基本方針」が策定されます。そして、中央社会保険医療協議会(中医協)で具体的な点数設定等に関する審議が行われます。
中医協は、支払側委員(保険者、被保険者の代表)、診療側委員(医師、歯科医師、薬剤師の代表)、公益委員(学者など)の三者構成です。中医協での審議結果を踏まえ、厚生労働大臣が最終的に改定内容を決定・実施します。
診療報酬改定は、医療機関の経営に直接影響を与えるため、医療提供体制や医療の質、さらには患者の受診行動にも大きな影響を及ぼすものです。そのため、改定の内容を適切に理解し精確に対応することが医療機関の経営にとって極めて重要となります。
参照:日本医師会『なるほど!診療報酬』
参照:厚生労働省『診療報酬改定の流れ』
2.2024年診療報酬改定の特徴
2024年の診療報酬改定は、医療提供体制の大きな転換点となる可能性を持っています。今回の改定を通じて、医療従事者の処遇改善や医療DXの推進、さらには医療・介護・障害福祉サービスの連携強化など、多岐にわたる重要な課題に取り組むことが予定されています。
2-1.注目されている「トリプル改定」
2024年の診療報酬改定が注目を集めている最大の理由は、「トリプル改定」と呼ばれるタイミングが影響しています。トリプル改定とは、診療報酬、介護報酬、障害福祉サービス等報酬の3つが同時に改定されることを指します。
診療報酬は2年に1度、介護報酬と障害福祉サービス等報酬は3年に1度の改定サイクルであるため、3つが重なる年は6年に1回となります。
3つの報酬制度が同時に見直されることで、医療・介護・障害福祉の連携強化や大規模な制度変更が行われる可能性が高まるため、各領域の連携や意見交換が重要になります。
医療機関や介護施設、障害福祉サービス提供事業者は、今後の経営戦略を大きく左右する可能性のある重要な改定として注目しています。
2-2. 2025年問題と2040年問題について
2024年の診療報酬改定は、「2025年問題」と「2040年問題」という二つの重要な社会的課題を見据えて行われます。これらの問題は、日本の医療・介護システムに大きな影響を与えると予想されており、改定のスケジュールにも影響を及ぼしています。
2025年問題とは、団塊の世代(1947〜1949年生まれの第1次ベビーブーム世代)が全員75歳以上となる2025年に、後期高齢者人口が急増することで生じる課題を指します。この人口構造の変化により、医療・介護需要が急激に増加し、社会保障制度への負担が大きくなることが懸念されています。
一方、2040年問題は、さらに先を見据えた課題です。2040年には、第2次ベビーブーム世代(1971〜1974年生まれ)が65歳以上となり、65歳以上の人口が全人口の約35%に達すると予測されています。同時に、生産年齢人口の減少が進み、社会保障費の増大やインフラ・公共施設の老朽化といった問題が深刻化すると考えられています。
このように、生産年齢人口の減少による「生涯現役社会」や医療業界と介護業界の連携の推進がより一段と必要です。
2024年の診療報酬改定は、こういった社会的課題に直面する2025年前の最後の大規模な改定となるため、医療機関や介護施設では改定の内容を十分に理解し、長期的な視点で対応策を検討することが求められています。
2-3.2024年診療報酬改定のスケジュールの変更点
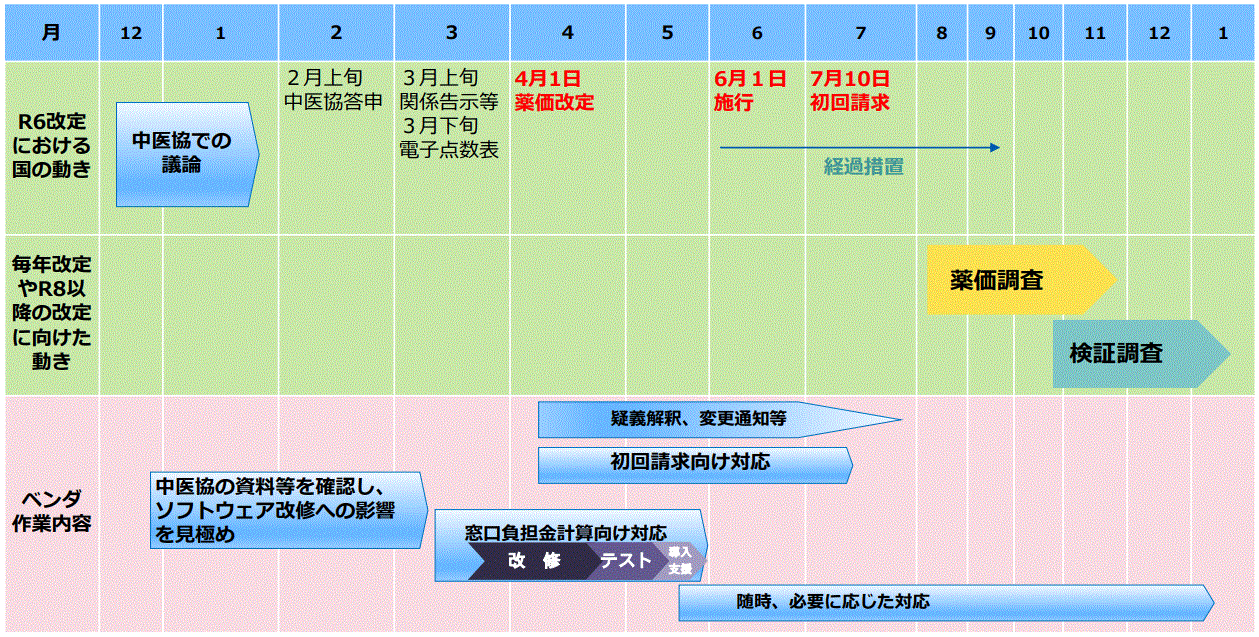
2024年の診療報酬改定では、従来のスケジュールから大きな変更が加えられました。最も注目すべき点は、改定の施行日が例年の4月1日から2ヶ月後ろ倒しされ、6月1日となったことです。医療機関やシステム開発業者の負担軽減を目的としています。
具体的な改定スケジュールは下図の通りです。
スケジュール変更により、告示から施行までの期間が延長され、医療機関やシステム開発業者には準備のための十分な時間が確保されました。メリットとして、改定内容の周知徹底やシステム改修の質の向上、医療機関の業務移行の円滑化、解釈通知への対応時間の確保などが挙げられます。
また、医療機関や患者が新しい制度へ適応できるように経過措置という期間が設定されています。今回の診療報酬改定では、経過措置は9月末までの3ヶ月間で設定されており、年度内の検証調査が実施可能となっています。
3.2024年診療報酬改定の基本情報
ここからは、2024年診療報酬改定の基本情報をまとめて紹介します。
3-1.4つの基本認識
2024年度の診療報酬改定に当たって、厚生労働省は下記の4つの基本認識を示しています。
1. 物価高騰・賃金上昇、経営の状況、人材確保の必要性、患者負担・保険料負担の影響を踏まえた対応
2. 全世代型社会保障の実現や、医療・介護・障害福祉サービスの連携強化、新興感染症等への対応など医療を取り巻く課題への対応
3. 医療DXやイノベーションの推進等による質の高い医療の実現
4. 社会保障制度の安定性・持続可能性の確保、経済・財政との調和
上記4つの基本認識は、現在の医療を取り巻く環境や課題を反映しており、2024年度の診療報酬改定の方向性を示す重要な指針となっています。
3-2.改定率
2024年度の診療報酬改定率は、診療報酬本体と薬価・材料価格を単純に計算したところマイナス0.12%となりました。改定率の詳細は下記の通りです。
1.診療報酬本体:プラス0.88%(2024年6月1日施行)
・医科:プラス0.52%
・歯科:プラス0.57%
・調剤:プラス0.16%
2.薬価等:マイナス1.00%
・薬価:マイナス0.97%(2024年4月1日施行)
・材料価格:マイナス0.02%(2024年6月1日施行)
今回の改定は、医療従事者の賃上げに重点が置かれていることが特徴です。具体的には、看護職員、病院薬剤師、その他の医療関係職種について、2024年度にベースアップ2.5%、2025年度に2.0%を実施するための特例的な対応(プラス0.61%)や、40歳未満の勤務医師・歯科医師・薬局薬剤師、事務職員、歯科技工所等従事者の賃上げ措置(プラス0.28%程度)が行われます。
また、入院時の食費基準額の引上げ(プラス0.06%)や生活習慣病管理料、処方箋料等の再編等による効率化・適正化(マイナス0.25%)も改定項目に含まれます。
今回の改定により、「外来・在宅ベースアップ評価料(Ⅰ)」が新設され、外来や在宅医療を担う医療機関での職員の賃金改善が評価されることになります。初診料と再診料の引き上げ、入院基本料の引き上げなども盛り込まれました。
一方で、生活習慣病管理に関する改定や薬価の引き下げにより、内科系を中心に一部の診療所では収益への影響が予想されます。
4.2024年診療報酬改定の主な6つのポイント
2024年診療報酬改定の主なポイントは次の6つです。
4-1. 外来医療の推進・強化
2024年の診療報酬改定では、外来医療の機能分化・強化が重要なポイントとなっています。主な変更点の中には、次のようなものがあります。
【生活習慣病管理の見直し】
特定疾患療養管理料の対象疾患から生活習慣病(高血圧・糖尿病・脂質異常症)が除外されました。新たに生活習慣病管理料Ⅱが新設され、診療ガイドラインを参考にした質の高い疾患管理が必要で、療養計画書を用いた説明や多職種連携(薬剤師・看護師等)が重視されています。
【かかりつけ医機能の評価見直し】
地域包括診療料の加算評価が見直され、かかりつけ医とケアマネジャーの連携促進が図られています。2025年4月に創設される、改正医療法に基づく「かかりつけ医機能報告制度」に向けて、医療機関の地域住民への情報提供や地域における効果的な医療提供体制の構築が重要視されています。
【2025年問題】超高齢化社会を支える「かかりつけ医」制度の必要性
4-2. 診療報酬改定DX・医療DXの推進
医療のデジタル化を推進し、業務効率化と医療の質の向上を図る取り組みが強化されている点も今回改定の特色です。
主な改定内容として、医療DX推進体制整備加算の新設があります。電子資格確認が可能な体制であること、電子処方箋を発行できる体制であること、そして電子カルテ情報共有サービスを活用できる体制であること、といった条件を満たす医療機関に対して加算が設けられます。
また、 マイナ保険証を活用した情報連携や電子処方箋の普及推進、医療機関間の情報連携強化などを通して、単なる業務効率化にとどまらず、医療の質と安全性の向上、さらには医療システム全体の最適化につながる重要な取り組みとして医療DXが位置づけられています。
4-3. 医師の働き方改革
今回の改定では、医師の働き方改革を支援し、医療提供体制の質を維持しながら労働環境を改善するための施策が重視されています。
具体的には、地域医療体制確保加算の見直しがポイントです。施設基準に医師の労働時間に関わる内容が追加され、より厳格な管理が必要となるため、タイムカード、ICカード、PCの使用時間記録等の客観的な記録に基づく労働時間の確認が求められます。また、時間外・休日労働時間の上限設定は、2024年度1,785時間以下、2025年度1,710時間以下となります。
このほか、オンライン診療・遠隔モニタリングの拡充といったICTを活用した業務効率化やチーム医療の推進などによって、より働き方改革への対応を加速させる狙いが伺えます。
4-4. 第8次医療計画との関連
2024年の診療報酬改定は、2024年度からスタートする第8次医療計画と密接に関連しています。第8次医療計画とは、2029年度までを対象とし、効率的な医療提供体制の確保を目指す国の方針です。
診療報酬改定では、地域医療構想や外来医療、かかりつけ医の機能に関して、第8次医療計画との整合性が図られています。
4-5. 医療・介護サービスの連携
医療と介護サービスの連携強化も重要な焦点となっています。地域包括ケアシステムの深化・推進を目指すため、在宅医療の推進や医療機関と介護施設の連携強化、かかりつけ医と介護支援専門員(ケアマネジャー)との連携促進などに注力し、高齢者が可能な限り住み慣れた地域で自分らしく暮らし、人生の最期を迎えられるサポート体制の構築を実行します。
4-6. プログラム医療機器(SaMD)の評価の明確化
2024年の診療報酬改定では、プログラム医療機器等指導管理料の新点数が設けられています。これにより、プログラム医療機器(SaMD)の評価が明確化され、デジタル技術を活用した新しい医療機器の普及促進が図られています。
具体的には、ニコチン治療アプリや高血圧症治療補助アプリなどを使って患者自身がSaMDによる療養する場合の指導管理を評価します。月1回の算定ができ、初回使用時には導入期加算の設定が可能です。
5.まとめ
2024年の診療報酬改定は、医療界全体に大きな変革をもたらす重要な転換点となります。
トリプル改定の実施、2025年問題と2040年問題への対応、医療DXの推進など、将来の日本の社会の変動を見据え多岐にわたる課題に取り組む内容となっているからです。
長期的な視点で医療の質の向上と効率化を両立させる機会として捉え、地域の医療ニーズに応える体制を構築していくことが求められています。