世界的にも長寿国である日本は今後、少子高齢化を迎える上で、健康上に問題なく自由な生活を送ることができる「健康寿命」をどれだけ伸ばすことができるかが大きな課題です。
現在、国を挙げて「健康長寿社会の構築」に積極的に取り組んでいる背景から、医師としてどんな役割が求められているのか、今回は「フレイル」について考えていきます。
1. フレイルとは?
フレイルは海外の老年医学の分野で使用されている“Frailty”が語源で、日本語に訳すと虚弱・老衰・脆弱を意味します。
加齢と慢性疾患が相互に影響し合うことで脆弱となり、要介護となる危険性が高まっている状態のことです。
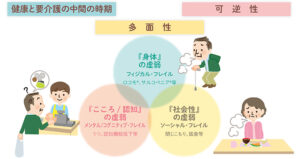
つまり「健康」と「要介護」の中間の状態を意味するのですが、適切な介入により再び「健康」な状態に戻ることができる状態でもあります。
そんなフレイルは大きく3要素で構成されると考えられており、これらは互いに深く影響を与え合うことから、多角的に捉えて対策を講じていく必要があります。
1-1. フレイルを構成する3つの要素
・身体的フレイル
身体的フレイルは、筋肉量が低下する「サルコペニア」が中心的な病態となります。筋肉の衰えや身体機能の低下によって疲れやすくなったり転倒しやすくなったりするのが代表的な症状です。骨・関節・神経などの運動器の低下を指す「ロコモティブシンドローム」や、咀嚼や嚥下など口腔機能の低下を指す「オーラルフレイル」も含まれます。
・精神・心理的フレイル
抑うつ状態や軽度の認知機能の低下がみられるこころ・心理の虚弱状態を指します。
・社会的フレイル
家族や友人・知人など他者との交流の機会が少なく、閉じこもりや独居など社会参加が減少し、地域から孤立している状態を指します。
1-2. フレイルの判断基準
フレイルの基準は以下の5項目を診断基準とし、3つ以上に当てはまる場合は「フレイル」と診断し、1つまたは2つ該当する場合はフレイル前段階の「プレフレイル」と判断します。
 出典:公益財団法人長寿科学振興財団「第4章 栄養 4.フレイルと栄養 | 公益財団法人 長寿科学振興財団」
出典:公益財団法人長寿科学振興財団「第4章 栄養 4.フレイルと栄養 | 公益財団法人 長寿科学振興財団」
高齢者は日常生活で機敏に動くことが難しくなるために外出が少なくなり、筋力が低下して衰える「サルコペニア」という状態になりやすい特徴があります。
また、自宅に閉じこもって他人と会話する機会も減るため、慢性的なストレスを抱えて「サルコペニア」の状態から要介護状態まで急に進んでしまうケースもあるので注意が必要です。
「フレイル」の状態は生活機能全般が衰えているとはいえ、早期に生活習慣の改善に取り組み、適切な治療と予防を行うことで、自立機能を向上させることは十分に可能です。
超高齢化社会に突入した日本においては、高齢者がフレイルの状態にあることに早く気づき、介護を必要とする生活を未然に防ぐことが求められます。
1-3. フレイルが悪化するフレイルサイクル
 出典:理学療法の臨床と研究 第 28 号 2019 年 フレイル・サルコペニアの概念とその判定方法
出典:理学療法の臨床と研究 第 28 号 2019 年 フレイル・サルコペニアの概念とその判定方法
先述のとおりフレイルは、生活改善や治療など適切な介入を行っていくことで、健康に過ごせていた状態に戻すことができるという「可逆性」という特性があります。
しかし何も対策をしないと、フレイルの要因が重なり悪循環に陥った状態である「フレイルサイクル」へと進行してしまう可能性があるのです。
フレイルは、さまざまな要因が合わさることで生じるとされていますが、その中でも注目されている要因が“加齢”です。(フレイルは医学的に、“加齢に伴う様々な機能変化や予備能力低下によって、健康障害に対する脆弱性が増加した状態” と定義されています。)
引用:日本老年医学会誌「フレイルの意義」
加齢などにより食欲不振になると食事で十分な栄養を摂れなくなり、低栄養状態になり体重も減少していきます。
低栄養状態が続くことで筋肉量や筋力も低下し(サルコペニア)、これによって歩行に支障が出たり、転倒しやすくなったりと、身体機能の衰えによって全体の活動量が減少します。
活動量が減少すればエネルギー消費の量も減少し、さらに、食欲がわかずに低栄養状態も改善されず、症状が進行していきます。この悪循環が「フレイルサイクル」です。
フレイルサイクルに陥ってしまうと、健康な状態に戻すことが難しくなってしまいます。少しでも早い段階での対策・介入が重要となります。
1-4. フレイル対策の3つの柱
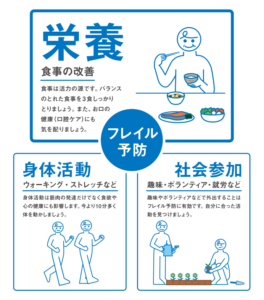
出典:厚生労働省 令和元年度食事摂取基準を活用した高齢者のフレイル予防事業 P.5
フレイルを予防するために掲げている柱は3つあります。
- 栄養:特にたんぱく質を多く含む食品の摂取を心掛け、栄養バランスの良い食事をすること。
- 身体活動(運動):適度な運動を継続して行い、体力を保つことを意識し、運動機能の低下を防ぐ。
- 社会参加:就労や余暇活動など積極的に外出し、様々な活動に参加するなどして社会との繋がりを持つ。
これら3つの柱はそれぞれが影響し合っているため、それぞれをうまく自身の生活に取り込んでいくことが大切です。
2. フレイル予防・対策が注目される背景
まず少し、日本の高齢化の現状と将来像について触れたいと思います。
2-1. 医療費、介護給付費削減の重要なテーマは“健康寿命の延伸”
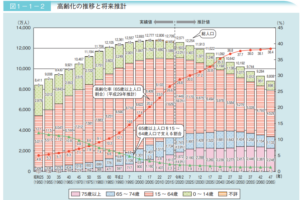 出典:内閣府 令和3年版高齢社会白書(全体版)「1 高齢化の現状と将来像」 P.4
出典:内閣府 令和3年版高齢社会白書(全体版)「1 高齢化の現状と将来像」 P.4
少子高齢化が顕著である日本において、全人口に占める15歳未満人口の割合が2015年は12.5%であったのに対し、2045年には10.7%に減少するとされている一方で、65歳以上人口の割合は2015年が26.6%から2045年には36.8%へと大きく増加すると見込まれています。
この少子高齢化が大きく影響する医療保険と介護保険もすでにひっ迫の度合いを増している状況の中、2020年時点では1人の高齢者を2.1人の生産年齢人口(15-64歳)で支えていたところ、2045年の予想人口比率で計算すると1.4人にまで減り、さらに2065年になると1.3人で支える時代の到来が見込まれます。
このようにして今後も増えていくであろう医療費、介護給付費をどう支えていけばよいのか、という大きな課題を検討する中で、非常に重要なテーマとされているのが“健康寿命の延伸”です。
2-2.要介護となった原因の約37%がフレイルに関連した疾患
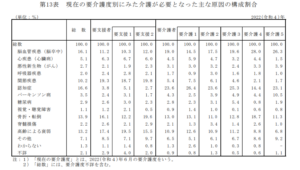 出典:厚生労働省 2022(令和4)年 国民生活基礎調査の概況「統計表」P.36
出典:厚生労働省 2022(令和4)年 国民生活基礎調査の概況「統計表」P.36
要介護となった主な原因を見てみると「高齢による虚弱」「骨折、転倒」「関節疾患」といったフレイルに関連した疾患が約37%を占めています。
このことからも、フレイルに効果的に介入し予防することができれば、健康寿命を伸ばすことができ、要介護状態で過ごす期間を縮めることができると考えられます。
これが結果として医療費、介護給付費の増大を防ぐことに繋がることから、国全体でフレイル予防・対策に乗り出している大きな理由です。
3. 超高齢化社会でのフレイル予防・対策!現状と課題点
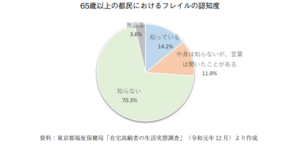
フレイル予防事業は国や自治体も力を入れて取り組んでいるものの、実際にはフレイルという言葉があまり認知されていないのが現状です。
令和元年に65歳以上の都民に行われた都の調査によると、フレイルについて知っている人は14.2%とうい結果でした。
この結果から、改めてフレイルに関する理解を促進すべく、2020年からフレイル健診をスタートさせるなど、年々フレイルに対する関心を高めていこうという動きが活発化しており、各市町村でも独自の取り組みによる成功事例も報告されている状況です。
フレイルは適切な介入がなされれば、心身機能が改善され、介護を必要とする状態になることを予防し、健常な状態に戻る可能性があるとされています。
この“適切に”という点が重要で、高齢者が抱える健康課題は一人ひとり違うということを考慮した上で施策を進めていかなければなりません。
例えばフレイルといっても、身体機能に課題や不安を抱えていることが原因の方もいれば、うつ状態や病気等のために外出が難しく他者との関わりを持つことが難しい状況が原因となった方もいます。
状況やニーズには個人差があるため、その人が抱える本当の課題と必要な対策は何なのか、一人ひとりが置かれている状況をさまざまな角度から見ていく必要があります。
3-1. 課題解決のための取り組み
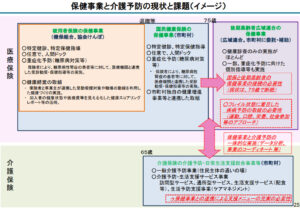
高齢者はフレイル状態になりやすい傾向があることに加え、人によっては慢性疾患を複数抱えることも多くなっています。そのため、フレイル予防・対策に取り組むだけでなく、慢性疾患の重症化予防などの保健事業と連携した支援が必要となります。
しかしこれまでは、介護予防事業と高齢者の保健事業等を担当する組織各々が、各制度・財源の中で事業を実施してきました。それゆえに十分な連携ができておらず、介護と医療のデータを一元的に扱えていないという状況がありました。
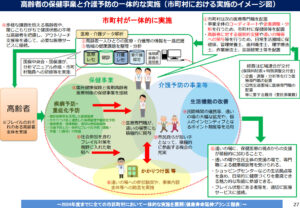
この課題を解決すべく法整備が行われ、令和2年度より「高齢者の保健事業と介護予防の一体的実施」という制度がはじまりました。
3-2. “高齢者の保健事業と介護予防の一体的な実施”という制度について
“高齢者の保健事業と介護予防の一体的な実施”という新たな制度は、これまでの保健事業と介護予防の連携における課題を解消し、フレイルに陥りやすい高齢者一人ひとりの状況やニーズに合わせた支援を行うことが目的です。
それを実現するためには、これまで以上に医療専門職の積極的な関わりが重要になってきます。
3-3. 医療専門職の積極的な関わりが重要な理由
制度を推進させるための取組みの内容には、「医療専門職の配置・医療専門職の通いの場への関与」など、医療専門職の積極的な関わりが重要視されています。
前述にもあります通り、フレイルは適切な介入により、要介護状態になることを予防し、健常に近い状態に戻すことができる可能性があり、そのために医師・医療の力が必要とされているのです。
フレイルは、さまざまな要因が合わさることで生じるとされており、“加齢”以外には下記のような危険因子が報告されています。
▽加齢以外に報告されている、フレイルに陥りやすい様々な危険因子
- 糖尿病
- 高血圧
- 骨粗鬆症
- 心臓病
- 吸器疾患
- うつ
- 初期の認知症を含むもの忘れ
- 社会的活動の低下
フレイルは加齢だけでなく、これらのような慢性疾患を含む要因が相互に影響し合うことで発症するため、予防・対策においても医師による多面的な介入が必要と考えられています。
フレイルの予防・対策にあたってはこうした多くの要因を適正にコントロールし、悪循環を断ち切ることが重要であると考えられます。
出典:厚生労働省研究班(東京大学医学部藤井班)監修“ヘルスケアラボ”/フレイル、生活不活発病
4.フレイル予防・対策に欠かせない存在“かかりつけ医”
法整備が行われ、フレイルに対する関心を高めるための様々な取り組みが活発化している中、“フレイル外来(注1)”を設置する医療機関が少しずつ増えてきており、その他にも、高齢者を専門に診察している“老年内科”や“老年病科”も、よりフレイル予防・対策に力を入れています。
しかし、期待されているほどの成果に届いていないことに対し着目されているのが、かかりつけ医の存在です。
日本医師会の「第7回日本の医療に関する調査」によると、「かかりつけ医がいる人」は全体の55.2%で、年齢が高いほどその割合は高くなっており、70歳以上では83.4%の人がかかりつけ医がいると回答しています。
この結果からも、高齢者とかかりつけ医は健康管理においてのよきパートナー関係にあると言えることから、フレイルの予防・対策に関しても様々な形でのかかりつけ医の活躍が期待されています。
(注1)フレイル外来とは:症状の問診・身体機能や認知機能の検査・栄養状態・認知機能など、患者の状態を把握した上で、要介護に至らないようにするための対策を総合的にサポートするための内科の外来の一つ。
出典:フレイル予防対策に関する調査研究報告書(令和5年2月14日 厚生委員会)
出典:日医かかりつけ医機能研修制度 令和4年度応用研修会 「フレイル予防・対策」
出典:日本医師会「第7回 ⽇本の医療に関する意識調査」について
4-1. かかりつけ医に期待されている役割
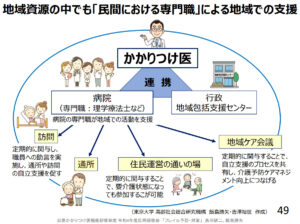 かかりつけ医とは、身体に関する心配事や不安を何でも相談でき、また診察を行い、必要に応じて専門医を紹介してくれる、総合的な能⼒を有した医師のことです。
かかりつけ医とは、身体に関する心配事や不安を何でも相談でき、また診察を行い、必要に応じて専門医を紹介してくれる、総合的な能⼒を有した医師のことです。
このように身近で頼りになる存在であるかかりつけ医に、以下のようなことが期待されています。
- 市区町村の管理栄養士へとつなぎ、栄養士との相談や食事指導を受けられる機会をつくる
- 各地域の歯科医師会、歯科口腔予防センターとの連携拡充
- 各地域の介護予防教室、域包括支援センターと連携し、運動療法へのフォロー
- 市区町村の保健事業担当・福祉課、域包括支援センター、民間における専門職との協業
上記に加え、本人の健康状態を包括的に捉え、必要に応じて動機付けをして行動を促し、その後の継続的なフォローなどが求められています。
出典:日医かかりつけ医機能研修制度 令和4年度応用研修会 「フレイル予防・対策」
出典:日本医師会「第7回 ⽇本の医療に関する意識調査」について
まとめ
フレイルについてはまだ耳慣れない言葉と感じる人も多く、まだ予防・対策としても入り口のところではあるものの、日本の未来にとって重要なテーマであると思います。
そして、医療(保険事業)と介護予防事業が一体となってこの取り組みを進めていくために欠かせない存在がかかりつけ医です。
本記事が、かかりつけ医の活躍が活発化するきっかけになることを願います。