
医師のメンタルヘルスケアの重要性は高まりつつあります。疲労、バーンアウト、うつ症状などの心理的ストレスは、医師の生活に大きな悪影響を及ぼすだけではなく、医療の質にも深刻な悪影響を与えることが指摘されています。さらに、医師自身のキャリアの満足度が低下し、将来の医療業界全体に影響を及ぼす可能性があります。
本記事では、医師のメンタルヘルスケアの必要性や取り組み状況などについて詳しく解説します。
目次
1.医師のメンタルヘルスケアの必要性
日本産業精神保健学会の資料によると、医師の心理的ストレスは、医療の質や医師のキャリア満足度に深刻な悪影響を与えており、統計的にはバーンアウトや精神疾患の割合が高いことが指摘されています。医師はメンタルヘルスの問題を抱える割合が高く、その影響は深刻です。しかし、心理的なストレスを他者に相談するのが遅れる傾向があり、その理由には医師としての評判への懸念や患者との治療関係の難しさが挙げられます。
欧米では、1990年代から医師向けのメンタルヘルス支援が行われており、各地域や病院で医師の健康対策やセルフケアを促進する取り組みが実施されています。
近年では、新型コロナウイルス感染症の影響を受け、医療者のストレスが一層顕在化しています。しかし、日本では医師に特化したメンタルヘルスの取り組みが不足しており、時間外労働の制限も十分ではありません。2024年4月から医師にも時間外労働の上限規制が適用されつつありますが、欧米で実施されているような充実した支援が必要です。
また、厚生労働省の資料によると、平成29年度における職種を問わず精神疾患のある人の総数は約419.3万人で、そのうち外来患者数は約389.1万人でした。入院患者は減少傾向にある一方で、外来患者が増加傾向にあります。
出典:日本産業精神保健学会「医師を対象としたセルフケア研修プログラムの開発と試行」
出典:厚生労働省「第13回地域で安心して暮らせる精神保健医療福祉体制の実現に向けた検討会 参考資料1」
1-1.医師の長時間労働が常態化している
医師の長時間労働が常態化しているため、メンタルヘルスケアの必要性は高いと言えます。この背景の1つが少子高齢化による労働力人口の減少に伴う人手不足です。2065年には総人口が9,000万人を下回り、高齢化率が38%台に達すると推計されています。
また、日本医師会が医師2,786人から回答を得たアンケートでは、下記のような結果が出ています。
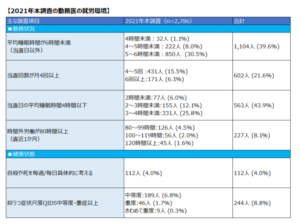
- 平均睡眠時間が6時間未満の医師は、約40%
- 1ヶ月に4回以上の当直を行っている医師は、約20%
- 当直の際の平均仮眠時間が4時間未満の医師は、約44%
- 調査前1ヶ月の時間外労働が80時間を超えている医師は、約8%
- 自殺や死について考えていた医師は、4%
- 医師が中等度以上の抑うつを呈していた医師は、約9%
アンケート結果からも分かるように、医師は長時間労働に陥りがちであり、メンタルヘルスや生活、健康への弊害も出ています。
医師の働き方の見直しが行われ、医師の健康の保持や仕事と家庭の両立を実現するため「医師の働き方改革」が実施されます。
2024年4月から時間外労働の規制対象とされていますが、医師法に基づく応召義務などの特殊性を考慮した対応が求められています。時間外労働の上限規制に関しては、医師に対して2035年度末までに導入され、同時に時短の推進が行われる予定です。
出典:日本医師会「勤務医の健康の現状と支援のあり方に関する アンケート調査報告書」
1-2.休日が少ない
日本医師会の同調査では、医師の休日数が少ない実情が明らかとなりました。最近1ヶ月間の休日の状況と昨年の有給取得日数は以下のとおりです。
1-2-1.直近1ヶ月間の休日日数

- ない……175人 (6.3%)
- 1~4日……662人 (23.8%)
- 5~7日……935人 (33.6%)
- 8日以上……971人 (34.9%)
1-2-2.昨年の有給取得日数

- 取得せず……568人 (20.4%)
- 1~4日……814人 (29.2%)
- 5~9日……1088人 (39.1%)
- 10日以上……282人 (10.1%)
直近1ヶ月の休日数が7日以下の医師が過半数を占めています。一般的に1ヶ月の休日数は週8~9日に祝日を加えた10~12日程度のため、医師の休日は少ないといえるでしょう。また、有休取得日数も取得していない医師と4日までの医師で過半数を超えています。このことから有給休暇を取得しづらい状況にあることがうかがえます。
1-3.仕事とプライベートの両立や人間関係に悩みを抱える医師が多い
株式会社エムステージが運営する医師向け転職サイトの登録医師452名を対象に行ったアンケート調査では、68.6%の医師が仕事上のストレスを抱えていることが示されました。
仕事上のストレスの主な要因として、「業務量が多すぎる」が最も多く挙げられています。また、上司や経営陣との関係、患者・患者家族との人間関係も仕事上のストレスの要因として上位に位置しています。医師は、1人で多くの患者の診察や検査、治療を行うとともに、同僚や上司だけではなく患者とのコミュニケーションを取る必要があります。
これらの課題に対処し、医師たちの働きやすい環境を整えることが重要です。
1-4.相談したくても相談できない医師が多い
同調査では、相談したいと思っても相談相手がいないと回答した人が4割以上となりました。また、約8割がメンタルヘルスに関する相談窓口がない・詳細を知らない、5人に1人が一度もストレスチェックを受けたことがないと回答しています。
日本医師会の調査によると、医師たちが体調不良を他の医師に相談するかどうかについて、以下の結果が示されました。
1-4-1.体調不良を他の医師に相談するか

- まったくしない……1,114人 (40.0%)
- 時々する……1,596人 (57.3%)
- よく相談する……62人 (2.2%)
1-4-2.体調不良を相談しない理由

- 自分で対応できる自信があるから……653人 (58.6%)
- 同僚に知られたくないから……174人 (15.6%)
- 自分が弱いと思われそうだから……77人 (6.9%)
- 勤務評定につながる恐れのため……47人 (4.2%)
体調不良を他の医師に相談しない傾向が見られます。その主な理由として、「自分で対応できる自信があるから」が最も多く挙げられ、また、「同僚に知られたくないから」や「自分が弱いと思われそうだから」といった社会的なプレッシャーや評価への不安も影響していることがわかりました。
医師同士が互いにサポートし合う文化や、医師のメンタルヘルスに対する理解と対策が求められると言えるでしょう。
出典:日本医師会「勤務医の健康の現状と支援のあり方に関する アンケート調査報告書」
2.メンタルヘルスの問題による仕事への影響
同調査では、体調が良いときと比べて、体調が悪いときのどのようなことが起きたかについてもアンケートを取りました。
社交的に振る舞えなかった人は、月に1日程度が27.6%、週1日程度が12.6%、週に2日以上が6.4%、ほぼ毎日あったが3.5%でした。また、丁寧な仕事ができなかったと回答したのは、月に1日程度が32.1%と最も多い結果となりました。
考えがまとまらなかった人、仕事がうまくいかないと感じた人、冷静な判断に影響を及ぼした人なども約3~4割が月1回は影響を感じています。メンタルヘルスの問題の度合いや個々の体調によって個人差があるものの、仕事に何らかの影響を受けている人が多いことがわかりました。
3.医師の負担軽減の取り組み状況
医師の負担軽減に向けた施設の取り組み状況は以下のとおりです。
・責任者を選任して委員会等を設置
- あり……570人 (20.5%)
- 部分的にあり……515人 (18.5%)
・医療クラークを導入して医師が診療に専念できる体制を構築
- あり……884人 (31.7%)
- 部分的にあり……1147人 (41.2%)
・当直の翌日は休日と定める
- あり……366人 (13.1%)
- 部分的にあり……803人 (28.8%)
・予定手術前の当直・オンコールを免除
- あり……138人(5.0%)
- 部分的にあり……318人(11.4%)
・医療事故や暴言・暴力等に施設として組織的に対応
- あり……1659人 (59.5%)
- 部分的にあり……771人 (27.7%)
・快適な休憩室や当直室を確保
- あり……1174人 (42.1%)
- 部分的にあり……1148人 (41.2%)
・地域の医療施設との連携による労働負担の削減
- あり……333人 (12.0%)
- 部分的にあり……833人 (29.9%)
・時間外や休日などの手術・処置に手当を支給
- あり……1106人 (39.7%)
- 部分的にあり……902人 (32.4%)
このように、多くの医療機関では医師の負担軽減の対策に取り組んでいるものの、休日関連の対策や地域の医療施設との連携などについては、十分に取り組まれているとは言えないのが現状です。医療機関に雇われている医師がメンタルヘルスケアに取り組むためには、雇用主である医療機関がメンタルヘルスケアの対策を講じる必要があります。
4.医師自身のセルフケア方法
株式会社エムステージが医師向け転職サイトの登録医師452名を対象に行ったアンケート調査では、54.6%の医師が、日常的なストレス軽減法・解消法を持っていることが示されました。最も多いセルフケアの方法は「体を動かす・運動する」で、「美味しいものや好きなものを食べる・飲む」、「しっかり睡眠を取る」が続きます。そのほか、「旅行や遠出をする」、「テレビや映画、動画を観る」、「深呼吸をする」、「友人と過ごす」などが挙げられます。
セルフケアの方法は人それぞれのため、自身に合った方法を見つけることが大切です。例えば、時間がなくてもドラマを1話観て寝るだけでも、ストレスを発散できる場合があります。また、ストレスを発散させようと無理に体を動かすと、かえってストレスが溜まることもあるでしょう。アンケート結果を参考に、自身のライフスタイルや性格などに適したセルフケアの方法を見つけることが先決です。
また、医師のセルフケアについて学ぶための医師向けセルフケア研修プログラムも行われています。
医師向けセルフケア研修プログラムは、メンタルヘルス強化と仕事上のストレスへの適切な対処を促進するための総合的な取り組みです。困難な問題に柔軟に対処して乗り越える能力の向上をテーマとしており、メンタルヘルスの基礎知識や医師が直面するストレス要因の把握、具体的な対策法などについて学習できます。メンタルヘルスケアの問題に取り組む医療機関は、導入を検討するのも1つの案です。
出典:日本産業精神保健学会「医師を対象としたセルフケア研修プログラムの開発と試行」
5.まとめ
医師の長時間労働や体調不良時に人に相談できないという実態については、医師個人の心身の問題だけではなく医療の質の低下も招きます。本記事では、医師のメンタルヘルスケアの必要性や対策の取り組み状況、セルフケアの方法などについて解説しました。
他の医師や上司、患者など、さまざまな人とのコミュニケーションにストレスを抱えやすいうえに長時間労働が常態化している環境に身を置く医師は、メンタルヘルスケアについて理解を深めて適切に対処することが大切です。
-scaled.jpeg)
-scaled.jpeg)




