研究医とは、病気の原因解明や新しい治療法の開発を通じて、医療の進歩を支える医師です。
主な勤務先は大学、企業、公的研究機関、大学病院などで、診療より研究に比重を置く働き方が中心になります。
年収は勤務先や臨床業務の有無によって差がありますが、研究中心のキャリアでは臨床医より低めになるケースもあります。
一方で、「研究医は具体的にどんな仕事をするのか」「どこに就職するのか」「臨床を続けながら研究に関わることはできるのか」「自分に合うキャリアなのか」と気になる方も多いのではないでしょうか。
この記事では、研究医の仕事内容、年収、就職先、臨床医との違い、研究と臨床を両立する働き方まで整理して解説します。進路を考えるうえで確認したいポイントもあわせて紹介するので、自分に合ったキャリアかどうかを考える材料として役立ててください。
この記事の要点
• 研究医は、病気の原因解明や新しい治療法の開発を通じて医療の進歩を支える医師です。
• 主な就職先は大学、企業、公的研究機関、大学病院などで、研究中心のキャリアでは臨床医より収入が抑えられるケースもあります。
• 研究医は臨床を完全に離れるとは限らず、診療と研究を両立する働き方もあります。
目次
1.研究医とは?臨床医との違い
研究医という言葉は聞いたことがあっても、実際にどのような役割を担うのか、臨床医とどう違うのかまで明確にイメージできない方も多いでしょう。まずは、研究医の定義や種類、臨床医との違いを整理します。
1-1. 研究医とは、医療の進歩を支える医師
研究医とは、病気の原因や発症メカニズムを解明したり、新しい治療法や予防法の確立に向けた研究に取り組んだりする医師です。患者を日常的に診療する臨床医とは役割が異なり、研究活動を通じて将来の医療に貢献する点が特徴です。
すべての研究医が臨床を完全に離れるわけではありませんが、診療そのものよりも、医学的な課題を明らかにすることに比重を置いて働くケースが多くみられます。
1-2. 研究医には「基礎研究医」と「臨床研究医」がある
研究医は、大きく基礎研究医と臨床研究医に分けられます。
| 比較項目 | 基礎研究医 | 臨床研究医 |
| 主な勤務先 | 大学、研究機関、企業 | 病院、大学病院、クリニック |
| 主な仕事 | 病気の原因や薬の作用の研究 | 診療と研究の両立 |
| 患者対応 | 少ない | ある |
| 特徴 | 研究中心 | 現場課題を研究に生かしやすい |
基礎研究医は、大学や研究機関、企業などで、病気の原因や薬の作用、身体の仕組みなどを研究します。患者を直接診る機会は多くありませんが、医療の土台となる知見を積み上げる役割を担います。
一方、臨床研究医は、病院や大学病院などで患者を診療しながら、治療法の改善や予防法の検討などに取り組みます。臨床現場で得た課題意識を研究につなげやすい点が特徴です。
1-3. 臨床医との違いは「診療中心か、研究中心か」
臨床医が患者の診断や治療を主に担うのに対し、研究医は研究活動を通じて病気の理解や治療の進歩に貢献します。
ただし、研究医の中には臨床研究医のように診療と研究を両立する働き方もあります。研究に進むことは、必ずしも臨床を完全に離れることと同じではありません。
2.研究医の仕事内容
研究医の仕事は、臨床医のように患者対応が中心ではないため、日々の業務が見えにくい職種でもあります。ここでは、研究医が具体的にどのような仕事を担うのかを整理します。
2-1. 病気の原因や発症メカニズムを解明する
研究医の重要な仕事の一つは、病気の原因や発症メカニズムを明らかにすることです。なぜ病気が起こるのか、どのような仕組みで進行するのかを解き明かすことは、将来の治療法や予防法の開発につながります。
研究分野には、生化学、病理学、免疫学、薬理学、微生物学などがあり、それぞれ異なるテーマや手法で研究が進められています。研究内容によっては、顕微鏡での観察や細胞培養、動物実験、データ解析などを行うこともあります。
こうした基礎的な知見は、すぐに治療へ結びつくとは限りませんが、その後の創薬や予防法の検討の土台になります。
2-2. 新しい治療法や治療薬の開発につなげる
研究医の役割は、病気の原因解明にとどまりません。得られた知見を、新しい治療法や治療薬の開発へつなげることも重要な仕事です。
疾患への理解が深まることで、どのような治療が有効かを検討しやすくなり、医療技術の進歩にも結びつきます。とくに臨床研究に関わる医師であれば、診療現場で見えてきた課題を研究テーマにし、その成果を再び現場へ還元できる可能性があります。
研究テーマによっては、医師だけでなく、多職種や複数の研究者と連携しながら取り組むこともあります。
2-3. 実験・解析・論文執筆・学会発表まで担う
研究医の仕事は、研究室で実験をすることだけではありません。研究テーマの設定、文献調査、研究計画の立案、データ収集、実験、解析、論文執筆、学会発表まで、研究の一連のプロセスに関わります。
得られた成果を論文や学会で発信し、医学界や社会へ共有することも重要な役割です。研究医には、研究を進める力だけでなく、成果を整理し、他者に伝える力も求められます。
3.研究医の年収・働き方・就職先
研究医の年収や働き方は勤務先によって差が大きく、大学・企業・公的研究機関でキャリアの形も変わります。ここでは、研究医の年収の目安、働き方、主な就職先を整理します。
3-1. 研究医の年収目安
研究医の年収は、勤務先や役職、研究分野、臨床業務の有無によって差があります。研究中心のキャリアでは、臨床を主軸とする医師より収入が抑えられるケースもあります。
厚生労働省の職業情報提供サイト「job tag」では、医学研究者の賃金(年収)は750.5万円とされています。
ただし、これは「医学研究者」という職業区分の統計であり、研究医個人の年収は勤務先や役職、臨床業務の有無によって異なります。そのため、研究医の収入を考えるときは平均値だけで判断するのではなく、自分が想定する勤務先や働き方に近い条件で確認することが大切です。
3-2. 勤務時間や働き方の特徴
研究医の働き方は、病院勤務の臨床医とは異なる特徴があります。job tagでは、医学研究者の勤務時間は週休2日・9時頃〜17時頃が標準とされ、裁量労働制やフレックスタイム制を採用する職場も多いとされています。
一方で、研究の仕事は必ずしも一定のペースで進むわけではありません。実験の進捗、データ解析、論文の締切、学会発表の準備などによって忙しさが変わることもあります。臨床現場のような当直や救急対応が少ない職場がある一方で、研究には成果が出るまで時間がかかる、結果が見えにくいといった別の負荷があります。
参考までに、厚生労働省の資料では病院勤務医の週あたりの勤務時間は50〜60時間が23.6%、40〜50時間が20.7%、60〜70時間が18.4%とされており、臨床現場では長時間勤務になりやすい実態もうかがえます。研究医の働き方を考える際は、単純に「忙しい・忙しくない」で比べるのではなく、負荷の種類が異なる点を踏まえて見ることが大切です。
参考:厚生労働省「時間外労働規制のあり方について③」
3-3. 研究医の主な就職先と特徴
研究医の主な就職先には、大学、医療系企業、公的研究機関があります。また、臨床研究に関わる場合は、大学病院や一般病院などで診療と研究を両立する進路を選ぶこともあります。
| 就職先 | 主な特徴 | 向いている人 |
| 大学 | 研究に加えて教育や後進育成にも関わる | 学術分野で専門性を深めたい人 |
| 企業 | 開発スケジュールや事業性を意識した研究が多い | 研究成果を社会実装につなげたい人 |
| 公的研究機関 | 社会課題や公的ミッションに沿った研究が中心 | 公共性の高いテーマに関わりたい人 |
大学では、基礎医学や臨床医学の研究に加え、教育や学生指導、後進育成に関わることがあります。研究を深めながら、学術的なキャリアを築いていきたい人に向いている環境です。
医療系企業では、製薬会社や医療機器メーカーなどで、新薬や治療法、医療技術の開発に携わることがあります。研究成果を製品や治療として社会実装につなげやすい点が特徴です。
公的研究機関では、社会的意義の大きいテーマや政策性のある研究に関わる機会があります。国や自治体、研究機関が進めるプロジェクトの一員として、医療や健康分野の課題解決に取り組むケースもあります。
研究医を目指す際は、年収や勤務時間だけでなく、どのようなテーマに関わりたいか、研究以外に教育や開発、社会実装のどこまで関心があるかも含めて進路を考えることが重要です。
参考:厚生労働省 職業情報提供サイト job tag「医学研究者」
4.研究医になるには?進路とキャリアの流れ
研究医を目指したいと思っても、どのようなルートで進めばよいのか分かりにくい方は多いでしょう。研究医には一つの決まった道だけがあるわけではなく、医師免許取得後の進路やキャリアの積み方によって、複数の選択肢があります。
4-1. 研究医を目指す基本ルート
研究医になるには、まず医学部を卒業し、医師国家試験に合格して医師免許を取得する必要があります。そのうえで、大学院進学や研究室所属、あるいは診療を続けながら研究へ関わる形で、研究医のキャリアを築いていくのが一般的です。
ただし、研究医を目指すルートは一つではありません。基礎研究医を志す場合は大学院進学や研究室所属を経るケースが多く、臨床研究医を目指す場合は診療経験を積みながら研究へ関わるケースが一般的です。
4-2. 大学院進学や研究室所属が選択肢になる
研究医として専門的に研究を進めたい場合、大学院進学や大学・研究機関の研究室に所属することが有力な選択肢になります。
研究テーマを深く掘り下げながら、論文執筆や学会発表を経験し、研究者としての基盤を築いていく流れです。
とくに基礎研究医を目指す場合は、研究実績や所属先の環境がキャリア形成に影響しやすいため、どの分野を研究したいのか、どのような指導体制があるのかまで確認しておくことが重要です。
大学では、研究だけでなく教育や後進育成に関わることもあります。将来的に学術分野でキャリアを築きたい場合は、大学院や研究室での経験が大きな意味を持つでしょう。
4-3. 臨床医から研究医へ進むこともできる
研究医は、最初から研究職を目指す人だけのキャリアではありません。臨床医として経験を積んだ後に、研究へ進むことも可能です。
実際には、診療の現場で患者と向き合う中で、治療上の課題や疑問を持ち、それを研究テーマへつなげるケースもあります。臨床経験があるからこそ見えてくる課題は、臨床研究だけでなく、基礎研究のテーマ設定にも生きることがあります。
そのため、研究に関心がある場合は、早い段階で進路を固定しすぎる必要はありません。臨床経験を積んだうえで、どの時点で研究へ軸足を移すかを考えることも現実的な選択肢です。
あわせて読みたい記事はこちら▼
研究医を目指す場合でも、医師としての進路設計を考えるうえでは、専攻医・専門医までの流れを押さえておくことが重要です。専門研修の基本や新専門医制度の考え方を整理したい方は、以下の記事も参考にしてください。
新専門医制度とは?専攻医と専門医との違いを徹底解説
5. 研究医でも臨床は続けられる?両立しやすい働き方と注意点
研究に関心があっても、「研究へ進むと臨床から完全に離れなければならないのではないか」と不安に感じる人もいるかもしれません。実際には、診療と研究を両立する働き方もあります。
5-1. 臨床研究医のように診療と研究を両立する道がある
その代表例が臨床研究医です。臨床研究医は、患者を診療しながら研究にも関わり、現場で得た課題意識を研究へ生かすことができます。さらに、その成果を再び医療現場へ還元しやすい点も大きな特徴です。
5-2. 大学病院や関連施設では両立しやすい場合もある
研究と臨床を両立しやすい環境としては、大学病院や関連施設が挙げられます。
研究テーマを持ちながら診療経験も継続できる体制が整っている場合があり、研究と臨床の両方に関心がある医師にとって選択肢になりやすい環境です。
ただし、どの職場でも十分な研究時間が確保できるとは限りません。両立を前提に進路を考える場合は、研究時間の確保、指導体制、学会発表や論文作成を支える環境があるかまで確認しておくことが重要です。
5-3. 若手ほど時間配分とキャリア設計が重要になる
研究と臨床を両立することは可能ですが、簡単ではありません。とくに若手のうちは、専門研修や診療経験の確保と研究活動を並行して進める必要があるため、時間配分や優先順位の管理が重要になります。
診療に加えて、研究計画、データ整理、論文作成、学会発表などを進めるには、個人の努力だけでなく、所属先の支援体制も欠かせません。研究医としてのキャリアを具体的に考える場合は、「両立できるか」だけでなく、「どの環境なら両立しやすいか」まで含めて判断することが大切です。
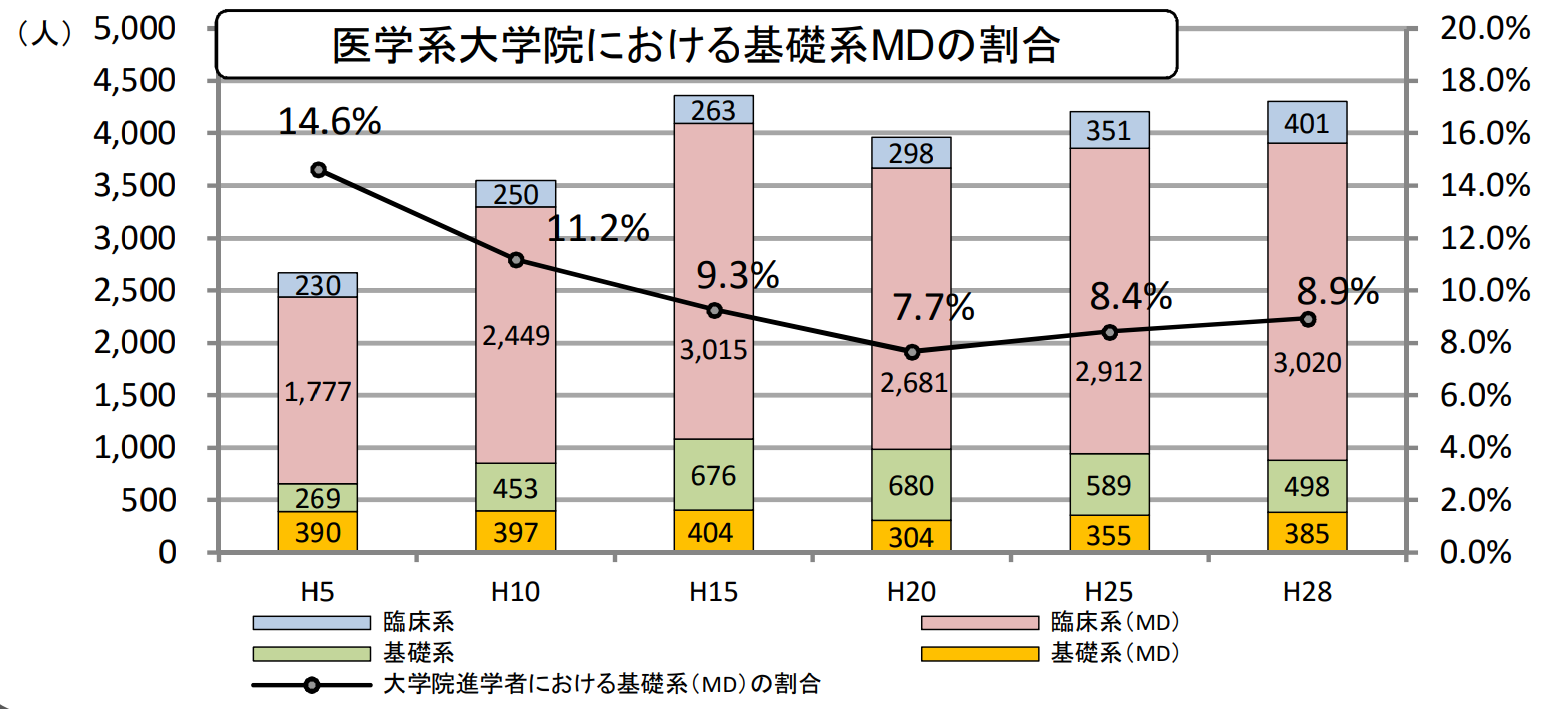
参考:厚生労働省「基礎研究医養成に関する状況(H5〜30年)」
参考:国家戦略特区ワーキンググループ関連資料「医師臨床研修における基礎研究医プログラムの要件の明確化」
あわせて読みたい記事はこちら▼
研究医のように、診療以外の形で医療や社会に関わる医師のキャリアは他にもあります。臨床とは異なるフィールドで働く選択肢を広く比較したい方は、公衆衛生医師の働き方を解説した記事もあわせて参考にしてください。
公衆衛生医師とは?仕事内容からやりがい・キャリアパスまで解説
6. 研究医に向いている人・ミスマッチになりやすい人
研究医はやりがいのある仕事ですが、誰にとっても合う進路とは限りません。年収や働き方だけでなく、仕事の進め方や成果の出方が自分に合うかどうかも、研究医を目指すうえでは重要な判断材料です。
6-1. 探究心を持って研究を続けられる人
研究医に向いているのは、未知の現象や新しい知見に関心を持ち、物事を深く掘り下げられる人です。研究では、すぐに答えが出るとは限らず、仮説と検証を繰り返しながら少しずつ知見を積み上げていきます。
そのため、結果が出るまで時間がかかる場面でも、粘り強く取り組める姿勢が求められます。
6-2. 地道な検証やデータの積み重ねが苦にならない人
研究医の仕事には、実験、データ収集、解析、文献調査、論文作成など、地道な作業が多く含まれます。目立つ成果の背景には、日々の細かな検証と積み重ねがあります。
細かな変化や数値を丁寧に扱いながら、コツコツ取り組める人は、研究の現場に適応しやすいでしょう。
6-3. 診療に加えて、将来の医療の進歩にも関わりたい人
研究医の大きなやりがいは、自分の仕事が将来の医療や多くの患者に役立つ可能性があることです。目の前の患者を支える診療に加えて、将来の医療の進歩にも関わりたい人にとって、研究医は魅力のあるキャリアの一つです。
6-4. 短期間で成果を求めたい人はミスマッチになることもある
一方で、短期間で成果が見える仕事を重視したい人や、日々の診療で患者と直接関わることに強いやりがいを感じる人は、研究中心の働き方に物足りなさを感じる可能性があります。
研究は成果が出るまでに時間がかかることも多く、努力と結果がすぐに結びつかない場面も少なくありません。研究医を目指す際は、「向いているか」だけでなく、「どのような働き方だと自分は納得しやすいか」まで考えておくことが大切です。
6-5. 研究医を選ぶ前に確認したい3つのこと
研究医を進路として考える場合は、研究テーマへの関心だけでなく、次の3点も確認しておくとミスマッチを防ぎやすくなります。
1つ目は、どの程度まで臨床を続けたいかです。
研究中心の働き方を望むのか、診療も継続したいのかによって、選ぶべき進路や所属先は変わります。
2つ目は、所属先で研究時間や指導体制を確保できるかです。
研究に関心があっても、十分な研究時間や支援体制がなければ継続は難しくなります。
3つ目は、収入やキャリアの安定性をどこまで重視するかです。
研究医はやりがいの大きい進路ですが、働く場によって収入やキャリアパスには差があります。仕事内容への関心だけでなく、生活や将来設計も含めて考えておくことが重要です。
7. 研究医を目指す前に知っておきたい現実と注意点
研究医は医療の発展に欠かせない存在ですが、進路としては理想だけで語れない面もあります。ここでは、日本における研究医を取り巻く現状を確認しておきましょう。
7-1. 日本では研究医が減少傾向にある
研究医は医療の発展に欠かせない存在ですが、日本ではとくに基礎研究医の減少が課題として指摘されています。また、基礎医学研究は新しい治療法や医学教育の土台となるため、研究医の減少は医療全体に影響する可能性があります。
7-2. 研究環境や収入面は進路選択で重要になる
研究医はやりがいの大きい仕事ですが、進路として考えるうえでは理想だけで判断できません。勤務先によって研究環境や収入、キャリアの安定性には差があり、研究を継続しやすい条件が整っているかどうかも重要になります。
研究医を具体的に検討する場合は、研究テーマそのものだけでなく、指導体制、研究時間の確保、論文実績の積みやすさ、臨床との両立可否まで確認しておくことが重要です。
7-3. 国や大学でも研究医を支える取り組みが進んでいる
こうした状況を受けて、国や大学でも研究医を育成・支援する取り組みが進められています。
臨床研修と研究の両立を支援するプログラムや、研究志向の医師を後押しする制度も整備されつつあります。
研究医を目指す際は、仕事内容だけでなく、こうした支援制度や所属先の体制も確認しておくと、進路を具体的に考えやすくなるでしょう。
参考:文部科学省「基礎研究医養成活性化プログラム」
参考:「3大連携基礎研究医養成活性化プログラム」サイト
8. 研究医に関するよくある質問(Q&A)
研究医を検討する際は、仕事内容や就職先だけでなく、臨床との両立や大学院進学の必要性、年収の考え方なども気になりやすいポイントです。
ここでは、研究医に関するよくある質問をQ&A形式で整理しました。要点を短く確認したい方は、本文とあわせて参考にしてください。
Q1. 研究医でも臨床は続けられますか?
はい、研究医でも臨床を続けることは可能です。
とくに臨床研究医や大学病院・関連施設で働く医師の中には、診療と研究を両立しているケースがあります。
ただし、どの職場でも両立しやすいわけではないため、研究時間の確保や指導体制があるかを確認することが重要です。
Q2. 研究医になるには大学院進学が必要ですか?
必ずしも全員に大学院進学が必要というわけではありません。
ただし、研究医として専門的に研究を進めたい場合は、大学院進学や研究室所属が有力な選択肢になります。
とくに基礎研究医を目指す場合は、研究実績や所属先の環境がキャリア形成に影響しやすいため、大学院進学を含めて検討するケースが多くなります。
Q3. 研究医の年収は臨床医より低いですか?
研究医の年収は、勤務先や役職、臨床業務の有無によって異なります。
一般に、研究中心のキャリアでは臨床を主軸とする医師より収入が抑えられるケースがありますが、一律ではありません。
年収を考えるときは、平均値だけでなく、自分が想定する勤務先や働き方に近い条件で確認することが大切です。
9. まとめ
研究医は、病気の原因や発症メカニズムの解明、新しい治療法の開発などを通じて、医療の進歩を支える重要な存在です。大学、企業、公的研究機関、大学病院など幅広い進路があり、診療と研究を両立する道もあります。
一方で、研究医を目指すか考えるときは、仕事内容への関心だけでなく、収入、研究環境、臨床をどこまで続けたいかまで含めて整理することが重要です。
目の前の患者を支える診療に強いやりがいを感じるのか、それとも将来の医療を前に進める研究により魅力を感じるのかによって、納得しやすい進路は変わります。
医師のキャリアは、臨床だけに限られません。研究というフィールドも含めて、どのような形で医療に貢献したいのかを見つめ直すことが、自分らしい働き方を考える第一歩になるでしょう。





-scaled.jpeg)